Cort Johnson, HealthRising, 5 maart 2018.
 Inspanning is een zware belasting voor de deelnemende ME/cvs-patiënten, maar resulteert meestal in betere resultaten.
Inspanning is een zware belasting voor de deelnemende ME/cvs-patiënten, maar resulteert meestal in betere resultaten.
Het is altijd goed om een inspanningstest te zien bij ME/cvs. Voor de patiënten is het echter lastiger – een schouderklopje voor zij die deelnamen aan dit onderzoek – maar studie na studie heeft inmiddels laten zien dat inspanning het voor onderzoekers mogelijk maakt om dieper in te gaan op wat er nu eigenlijk aan de hand is.
Dr. Montoya van Stanford was de senior auteur en Kegan J. Moneghetti, een arts-onderzoeker van Stanford gericht op cardiovasculaire geneeskunde, was de hoofdauteur. Het onderzoeken van wat inspanning deed met het immuunsysteem, het cardiovasculaire systeem en het metabolisme van ME/cvs-patiënten, was beslist een goed idee. We moeten zoveel mogelijk inspanningsstudies doen als we kunnen.
De paper stelde dat ze een submaximaal inspanningssregime gebruikten om de energieproductie (VO2-max, enz.), het cardiovasculaire en het immuunsysteem te onderzoeken. Een echocardiograaf mat de linker- en/of ventriculaire massa, het volume, de wanddikte, de druk, het slagvolume, enz. De stijfheid van de bloedvaten werd voor en na de inspanning met behulp van echografie gemeten. Eenenvijftig cytokinen en groeifactoren werden gemeten bij aanvang en 18 uur na de oefening.
Value of Circulating Cytokine Profiling During Submaximal Exercise Testing in Myalgic Encephalomyelitis/Chronic Fatigue Syndrome. www.nature.com/scientificreports 2018 Kegan J. Moneghetti1,2,3, Mehdi Skhiri4, Kévin Contrepois1, Yukari Kobayashi1,2, Holden Maecker5, Mark Davis5, Michael Snyder1, Francois Haddad1,2 & Jose G. Montoya.
[Waarde van circulerende cytokineprofiling tijdens submaximale inspanningstesten bij myalgische encefalomyelitis / chronisch vermoeidheidssyndroom]
Inspanning en het immuunsysteem
Een verrassend groot aantal studies heeft onderzoek gedaan naar immuunfactoren na inspanning bij ME/cvs. De resultaten zijn helaas verrassend teleurstellend, gezien de rol die men aan het immuunsysteem toedicht bij het ontstaan van postexertionele malaise bij deze ziekte. Aan de andere kant waren de studies klein en bestudeerden ze meestal slechts een klein aantal immuunfactoren. Lloyds negatieve studie uit 1994 testte bijvoorbeeld slechts vier cytokinen.
Een studie uit 1999 die 20 ME/cvs-patiënten liet bewegen tot ze uitgeput waren, vond geen immuunverschillen (WBC, CD3+CD8+-cellen, CD3+CD4+-cellen, T-cellen, B-cellen, naturalkillercellen (NK-cellen), IFN-gamma). Dit onderzoek concludeerde dat de “immuunrespons” van ME/cvs-patiënten als antwoord op uitputtende inspanning “niet significant verschilt” van sedentaire gezonde controles. Een kleine vroege studie die slechts bescheiden verschillen aantoonde, suggereerde eveneens dat “cytokineontregeling” geen dominante factor is in ME/cvs.
Een grotere studie van de CDC uit 2003 (32 patiënten) die op vier tijdstippen complementfactoren en cytokinen testte, vond alleen veranderingen in C4a. Nijs vond in een studie bij 22 patiënten geen veranderingen in C4a, noch in Il-1 beta. Robinson vond in 2010 in zijn studie met 33 patiënten geen veranderingen in IL-6 of haar receptor. White slaagde er niet in om verschillen te vinden voor en na de oefening in negen cytokines in zijn studie met 24 patiënten.
De studie van Light uit 2010 – een van de weinige die echt significante resultaten opleverde – deed dit door na inspanning 11 ME/cvs-patiënten met grote opflakkering van symptomen (hoge pro-inflammatoire cytokinen) te vergelijken met 9 patiënten met een lage opflakkering (verlaagde pro-inflammatoire cytokinen). Net als bij andere cytokinestudies, toonden de resultaten van inspanningsstudies weinig consistentie. De cytokinestudie van Moneghetti/Montoya met 24 personen is bescheiden in omvang en onderzoekt slechts op twee tijdstippen (voor en 18 uur na de oefening) maar kijkt naar de meest cytokines (51) tot nu toe.
Resultaten
CPET
De paper vermeldde niet welk inspanningsprotocol werd gebruikt maar rapporteerde dat, ‘alle deelnemers symptoombeperkte oefening ondergingen’, dat wil zeggen dat zij moeheid, duizeligheid en/of ademnood ervoeren, die hen ertoe bracht om de test te stoppen.
De titel van de paper stelde dat de onderzoekers een submaximale inspanningstest hebben uitgevoerd. Er is al geruime tijd een controverse over de vraag of het het beste is om submaximale of maximale testen te gebruiken bij ME/cvs. “Submaximale” inspanningstesten klinken alsof ze patiënten minder belasten, maar submaximale testen kunnen ME/cvs-patiënten veel langer in een hoger tempo laten trainen dan maximale testen die normaliter korter zijn.
De resultaten van de RER [respiratory exchange ratio; verhouding tussen de opgenomen zuurstof (O2) en de uitgestoten koolstofdioxide (CO 2), n.v.d.r.] (1,14 – patiënten; 1,18 – gezonde controles) – gaven aan dat dit – ondanks de titel – in werkelijkheid een maximale inspanningstest was. Er bestaan wel wat verschillen in de literatuur. De American Heart Association en andere groepen stellen dat een resultaat van 1.10-1.30 en hoger aangeeft dat een maximale inspanning werd gedaan. Sommige groepen vereisen een resultaat van minimaal 1.15. Wat de interpretatie ook is, gezien beide groepen deelnemers boven of vlak boven de 1,15 en ruim boven de 1,10 scoorden, lijkt dit een maximale inspanningstest te zijn geweest.
Gezien het een eendaagse inspanningstest betrof, was het niet verassend dat noch de maximale hartslag, VE/VCO2, piek-VO2 en RHI tijdens herstel of 18 uur later, significant verschillend waren tussen patiënten en gezonde controles.
Vermoeidheidsscores waren in deze studie niet gecorreleerd met de piek-VO 2. Dat wil zeggen dat de patiënten die meer vermoeidheid rapporteerden, geen lagere piek-VO2-waarden hadden. Verwijzend naar hun bevindingen over inspanning en een onderzoek naar hartfalen , waarschuwden de auteurs ervoor om de mate van vermoeidheid die bij ME/cvs wordt aangetroffen, niet in verband te brengen met lichamelijke beperkingen bij inspanning. In het onderzoek naar hartfalen werden slechts bescheiden correlaties gevonden tussen de respons op een inspanningstest en de symptomen.
Het feit dat er geen verschil werd gedetecteerd tussen de CPET-parameters van beide groepen, ondanks het duidelijke verschil in MFI-20-scores, benadrukt het verschil tussen gerapporteerde symptomen zoals vermoeidheid of dyspnoe en de inspanningsprestatie, gemeten aan de hand van piek-VO2. Dit onderstreept het belang om deze twee begrippen niet door elkaar te gebruiken.
Die uitspraak opent de doos van Pandora. Het is waar dat onderzoekers niet in staat zijn geweest om de multidimensional fatigue inventory (MFI) – scores te correleren met de VO2-max-scores (of de piek-VO 2-niveaus gebruikt in deze studie.) De studie van Davenport uit 2011 concludeerde echter dat een aantal van de SF-36-subschalen de mate van herstel van de inspanning konden voorspellen. Bovendien was de p-waarde in deze studie (p <.07) voor de MFI/piek-V02-correlatie bijna significant (p <.05) en de auteurs trokken mogelijk een andere conclusie. Het meten van MFI na de inspanning, toen veel van de ME/cvs-patiënten waarschijnlijk nog aan het bijkomen waren en de controles zich prima voelden, had betere resultaten kunnen opleveren.
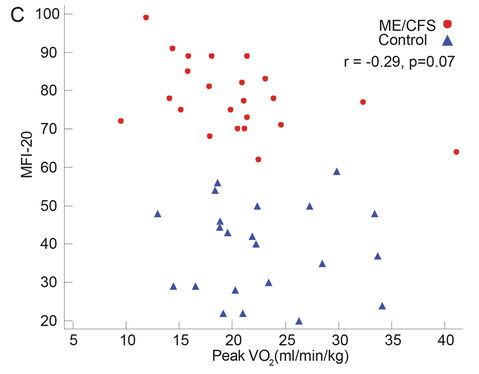
ME/cvs-patiënten zijn gemarkeerd in het rood. MFI staat op de Y-as; VO 2-piek op de X. (Figuur 1)
Het lijkt logisch dat een aangetoond onvermogen om inspanning te leveren, gepaard gaat met vermoeidheid. Waarom is er dan geen correlatie tussen een verminderde VO2-piek en sommige zelfgerapporteerde vermoeidheidsniveaus bij patiënten?
Hiervoor kunnen verschillende redenen zijn. Het is mogelijk dat plafondeffecten in de beoordelingsinstrumenten (patiënten scoren dicht bij de top voor vermoeidheid of ze nu sporten of niet) en/of dat de instrumenten moeite hebben om PEM te meten, een rol zouden kunnen spelen. Bovendien komen alleen relatief gezonde ME/cvs-patiënten in aanmerking voor een inspanningsstudie.
De VO2-piekgrafiek laat zien dat enkele van de beter functionerende ME/cvs-patiënten hogere VO2-pieken hadden dan sommige sedentaire controles. Eén ME/cvs-patiënt – een duidelijke uitschieter – had een VO2-piek van 40 – het dubbele van de rest van de ME/cvs-patiënten – en ver boven dat van de sedentaire controles. Hoge VO2-max scores zijn zeldzaam bij ME/cvs, maar kan optreden in jonge en/of bijzonder atletische personen (vóór het krijgen van ME/cvs). Het was verrassend om te zien dat zo’n duidelijke uitschieter in de resultaten is opgenomen.
Een andere ME/cvs-patiënt had op drie na een hogere VO2-max dan alle, op drie na, gezonde controles. Sommige gezonde controles hadden dan weer een zeer lage VO2-max. Dergelijke variabiliteit onderstreept waarom tweedaagse testen, die veranderingen in individuele resultaten over beide dagen vergelijken in plaats van groepsscores op één dag, zo veel waardevoller zijn.
Snells inspanningsstudie uit 2013 vond dat significante verschillen in functionele beperkingen en vermoeidheid bij ME/cvs pas na de tweede inspanningstest verschenen:
Men zou kunnen concluderen dat één inspanningstest onvoldoende is om op betrouwbare wijze functionele beperkingen aan te tonen bij personen met ME/cvs. Een tweede test kan nodig zijn om de atypische herstelrespons en langdurige vermoeidheid, die mogelijk uniek zijn voor ME/cvs, te documenteren. Deze kunnen de productiviteit thuis en op de werkplek ernstig beperken.
De inspanningsstudie van Keller uit 2014 concludeerde hetzelfde:
… indien gebaseerd op slechts één CPET, zal de classificatie van functionele beperkingen bij veel deelnemers met ME/cvs verkeerd worden geïdentificeerd.
Helaas hebben de auteurs van de Stanford-paper de mogelijk verwarrende kwesties niet verhelderd. Gelukkig merkten ze wel op dat de tweedaagse CPET’s een plaats hebben in ME/cvs-onderzoek. De auteurs verklaarden ook dat de volgende stap het repliceren van de studie met een tweedaagse inspanningsstudie zou zijn.
In 2007 toonde een kleine studie van Snell et al. echter de waarde aan van het gebruik van een tweedaags CPET-protocol, door de tweede dag een verminderde CPET uit te voeren.
Dat was nuttig, maar het was vreemd om te zien dat de auteurs stelden dat sommige ME/cvs-patiënten postexertionele malaise (PEM) hebben en sommige niet. Gezien de centrale rol die PEM nu erkend wordt te spelen in ME/cvs.
Hedendaagse studies hebben deze bevindingen bevestigd en adviseerden het gebruik van een tweedaags CPET-uitdagingsprotocol bij de beoordeling van patiënten met ME/cvs, in het bijzonder die met postexertionele malaise.
Die kleine boe-boe – dat PEM niet gevonden is bij iedereen met ME/cvs – werd een beetje verergerd door de verklaring van de onderzoekers dat alle patiënten het inspanningsprotocol “zonder bijwerkingen” voltooiden.
Alle patiënten voltooiden met succes een symptoombeperkt eendaags inspanningsprotocol zonder bijwerkingen.
De auteurs bedoelden waarschijnlijk dat er zich tijdens de inspanningstest geen ernstige bijwerkingen (ineengestorte patiënten) hebben voorgedaan, maar maakten dat niet duidelijk en de verklaring zou anders kunnen worden geïnterpreteerd.
Geen kleinere harten of verstijfde slagaders gevonden
Verschillende studies, waarvan sommige groter waren dan deze, hebben kleinere harten gevonden bij ME/cvs. Een van deze studies vond kleinere harten alleen bij ME/cvs- patiënten met orthostatische intolerantie. De kleinere harten worden vermoedelijk veroorzaakt door verminderde bloedtoevoer naar het hart (voorbelasting) omwille van problemen met de bloedvaten in het bekken en het onderlichaam. Andere studies hebben een verhoogde arteriële stijfheid gevonden. Geen van beide werd echter in deze studie gevonden.
Cytokines
De directe relatie tussen cytokines verschilde echter tussen patiënt en controlenetwerken die een duidelijke cytokineontstekingshandtekening bij ME/cvs ondersteunt . – De auteurs
Het testen van cytokines openbaarde echter significante verschillen in immuunactivatie 18 uur na de inspanningstest bij zowel de patiënten- als controlegroepen. Tien cytokines waren veranderd in beide groepen, maar de zeven cytokines die alleen veranderden bij de controles (IL-2, IL-12p40, IL-17F, LIF, TNF-α en GM-CSF) en de vijf cytokinen (CXCL10, IL-8, CCL4, TNF-β en ICAM-1) die alleen in de ME/cvs-groep veranderden, wezen op een zeer verschillende immuunrespons tussen patiënten en controles.
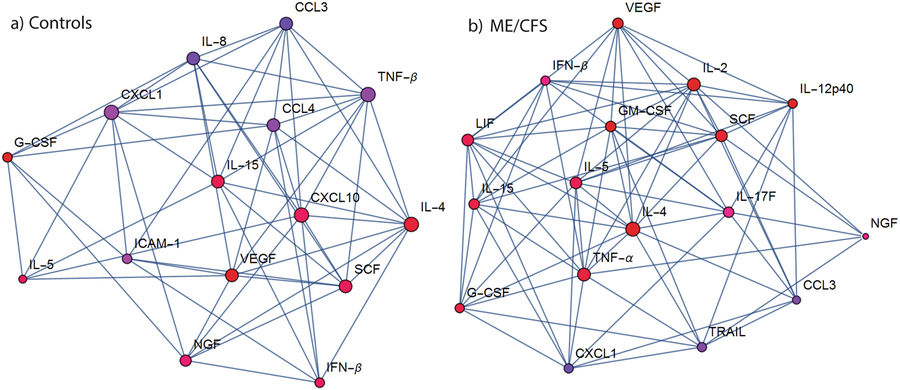
Inspanning lokte verschillende immuunnetwerken uit in de twee groepen. Let op VEGF bovenaan in de ME/cvs-groep (rechts) (Figuur 2).
Pro-inflammatoire cytokineproductie was 18 uur na de inspanning nog steeds aanwezig in beide groepen, maar op verschillende manieren. TNF-a, – een pro-inflammatoire cytokine die bij gezonde mensen vaak verhoogd is na het sporten, was verhoogd bij de gezonde controles, maar verrassend genoeg niet bij de ME/cvs-patiënten.
Een netwerkanalyse onthulde twee verschillende immuunnetwerken. IL-4 was een belangrijke speler in beide netwerken, maar daar hielden de overeenkomsten ook op. Terwijl IL-5, TNF-a en IL-2 een belangrijke rol speelden in de immuunrespons van de gezonde controles, speelden CXCL10, vasculaire endotheliale groeifactor (VEGF) en IL-15 een belangrijke rol in de immuunrespons van de ME/cvs-patiënten.
VEGF werd niet genoemd in de discussiesectie maar komt wel in verschillende onderzoeken naar ME/cvs naar voren. VEGF speelt een belangrijke rol in de opvatting van Dr. Shoemaker over schimmelziekte.
Onderscheidende factoren?
De auteurs stelden dat: “Vergeleken met cytokineprofielen bij rust, benadrukt onze studie dat profilering na inspanning meer waarde zou kunnen hebben bij het onderscheiden van de casestatus dan parameters in rust. Een andere bewering in de paper suggereerde echter dat cytokineniveaus na inspanning niet bijzonder nuttig waren bij het onderscheiden van ME/cvs-patiënten van gezonde controles.
In de resultatensectie suggereerde het betoog van de auteurs dat, “Cytokines na inspanning nominaal betere onderscheidingsvermogens hadden (grotere kappa-waarde) dan rustparameters en absolute dynamische verandering”, dat inspanning het vermogen van cytokines om gezonde controles te onderscheiden van ME/cvs-patiënten, mogelijk niet veel heeft verbeterd.
Twee immuunfactoren, CD40L en CXCL10, onderscheidden de gezonde controles van de ME/cvs-patiënten het best. Ik kon geen gelijkaardig bewijs van CXCL10 vinden in eerdere onderzoeken naar ME/cvs, maar dit is de tweede keer dat deze immuunfactor opdook in Montoya’s studies.
Verlaagde CD40L-niveaus werden ook gevonden bij de inspanningsstudie van Light uit 2010 . In de studie van Marshall-Gradisnik uit 2017 werden echter verhoogde en geen verlaagde niveaus gevonden in de mastcellen van ME/cvs-patiënten. De oplosbare CD40L-receptor was bij ME/cvs- patiënten drie jaar na een Giardia-infectie ook verhoogd.
CD40L wordt voornamelijk gevonden op geactiveerde T-cellen. (Defecte CD40L-receptoren zijn in verband gebracht met het zogenaamde hyper IGM-syndroom dat gekenmerkt wordt door een defecte CD40-signalering. Mensen met hyper IGM-syndroom “hebben verminderde concentraties van serum IgG en IgA en normale of verhoogde IgM, wat leidt tot een verhoogde vatbaarheid voor infecties”).
CXCL1 zou uiteindelijk een belangrijke chemokine kunnen worden; haar niveaus daalden bij inspanning in deze studie zowel bij de ME/cvs-patiënten als bij de gezonde controles, en de studieauteurs rapporteerden dat het “hoge relatieve centraliteit met de netwerkdeelnemers met ME/cvs” vertoonde. Verhoogde CXCL1-niveaus werden in Montoya’s recente cytokinestudie geassocieerd met de meer ernstig zieke ME/cvs- patiënten.
Een andere chemokine, CXCL10, (de chemokinen zijn momenteel populair in ME/cvs-onderzoek) die een rol speelt bij auto-immuunziekten, diabetes en inflammatoire darmziekten, was prominent zichtbaar in het immuunnetwerk van ME/cvs. CXCL10 maakt ook de weg vrij voor het binnendringen van naturalkillercellen (NK-cellen) en T-lymfocyten in de hersenen. Verhoogde niveaus van CXCL10 zijn gevonden in het ruggenmergvocht van ME/cvs- patiënten. CXCL10 was ook verhoogd bij de ernstig zieken in Montoya’s recente cytokinestudie.
Conclusie
Ondanks een aantal problemen was het goed om een relatief groot – voor dit onderzoeksgebied in ieder geval – onderzoek naar de effecten van inspanning op immuunparameters te zien. De studie toonde aan dat inspanning duidelijk verschillende immuunresponsen veroorzaakt bij ME/cvs-patiënten en gezonde controles en benadrukte sommige interessante immuunfactoren. De studie vond geen bewijs voor vasculaire stijfheid of kleinere harten.
Het is echter niet duidelijk wat we moeten met weer een andere kortlopende cytokinestudie. Het laat wel zien dat het immuunsysteem betrokken is, maar we blijven veel variabiliteit zien in cytokinestudies. Aangezien cytokinen niet noodzakelijk wijzen op een oorzaak omdat ze op zoveel verschillende manieren kunnen worden uitgelokt, is hun belangrijkste waarde voor potentiële behandelingen. Cytokineafbrekende medicijnen zijn er nu volop en zullen in de toekomst alleen maar overvloediger worden, maar we hebben duidelijke, consistente resultaten nodig waarin staat dat cytokine X of Y een belangrijke rol speelt bij ME/cvs. TGF-b is tot nu toe de enige cytokine die enigszins consequent abnormaal is bij ME/cvs.
Intensievere studies lijken betere resultaten op te leveren. Montoya’s recente grote cytokine studie toonde een sterke correlatie tussen de ernst van de ziekte en toenemende cytokineniveaus. De “goede dag/slechte dag”-studie van Younger vond uitstekende resultaten en werd met terugwerkende kracht gefinancierd. Op het gebied van inspanning zullen de resultaten van deze studie waarschijnlijk snel verdrongen worden door intensievere studies van Nancy Klimas en David Systrom.
Dr. Klimas heeft een zeer grote database opgezet van cytokines en andere resultaten die verkregen zijn uit testen die uitgevoerd zijn op 8 tijdstippen, als ik me goed herinner, voor, tijdens en na inspanning. Ze heeft genoeg gegevens om die resultaten te gebruiken om behandelopties te bedenken waarvan ze hoopt dat ze postexertionele malaise zullen elimineren. Dr. Systrom, die door een schenking aan het Solve ME/CFS Initiative (SMCI) wordt gefinancierd, gebruikt invasieve (katheter)-testen om veel verschillende factoren op verschillende plaatsen in het lichaam te meten wanneer de ME/cvs-patiënten zich lichamelijk inspannen.
Hopelijk zullen deze studies een duidelijkere route aangeven.
© Health Rising. Vertaling Tanto, redactie Zuiderzon en NAHdine, ME-gids.
Citeren?
Moneghetti, K.J., Skhiri, M., Contrepois, K., Kobayashi, Y., Maecker, H., Davis, M., Snyder, M., Haddad, F. & Montoya, J.G., 2018. Value of Circulating Cytokine Profiling During Submaximal Exercise Testing in Myalgic Encephalomyelitis/Chronic Fatigue Syndrome. Scientific Reports, 8: 2779 doi:10.1038/s41598-018-20941-w
Value of Circulating Cytokine Profiling During Submaximal Exercise Testing in Myalgic Encephalomyelitis/Chronic Fatigue Syndrome
Altmetric: 83 Citations: 1 More detail Article | Open Scientific Reports 8, Article number: 2779 (2018) doi:10.1038/s41598-018-20941-w Download Citation Received: Accepted: Published online: Myalgic Encephalomyelitis or Chronic Fatigue Syndrome (ME/CFS) is a heterogeneous syndrome in which patients often experience severe fatigue and malaise following exertion.
Lees ook







