 Door Cort Johnson, 25 december 2010
Door Cort Johnson, 25 december 2010
(Hoewel dit artikel al twee jaar oud is, willen we u dit niet onthouden gezien er verder onderzoek gedaan wordt naar Rituximab bij ME. Lees ook MEandYou campagne voor grote Rituximab studie (op initiatief van patiënte Dr. Maria Gjerpe))
Zou het eerste medicijn voor ME een chemotherapie medicijn kunnen zijn? Dat klinkt in het gunstigste geval vergezocht, maar twee Noorse artsen hebben verrassende resultaten geboekt met een medicijn dat oorspronkelijk ontwikkeld was voor de behandeling van kanker.
Hun verhaal
Dr. Fluge en Dr. Olav Mella van het Universiteitsziekenhuis van Haukeland in Bergen, Noorwegen, begonnen hun onderzoek naar de effecten van Rituximab bij ME nadat ze er een aantal Hodgkin patiënten mee hadden behandeld die lange tijd voor het ontwikkelen van de kanker ME hadden.
Tot grote verrassing van de artsen (en de patiënten!) gaven de drie personen met ME aan dat ze duidelijke verbetering vaststelden in hun ME-symptomen, zo’n 6-12 (16) weken na hun laatste chemokuur. De duidelijke effecten hielden 6 tot 16 weken aan met voordelen die na zes maanden nog steeds aanwezig waren. Maar uiteindelijk kregen ze toch een terugval. Een tweede test leverde een vergelijkbaar beeld op van verbeterde gezondheid, deze keer van een wat langere duur, maar ook dit keer gevolgd door een terugval. Een derde kuur bij twee patiënten resulteerde in een vergelijkbaar patroon.
Vanwege deze successen startten de artsen een kleinschalig Fase II dubbelblinde placebo gecontroleerde studie die in juni 2008 begon en eindigde in juni 2010 (Fase II studies analyseren veiligheid en effectiviteit).
Zeer ernstig getroffen patiënten – Rapporterende dat “gebaseerd op de eerste patiëntenobservaties en de ervaring van de eerdere studie KTS-1-2008, verwachten de onderzoekers dat ernstig getroffen ME-patiënten baat zouden kunnen hebben bij een behandeling waarbij de B-cel voorraad wordt uitgeput door het gebruik van Rituximab” begonnen de artsen een tweede fase II trial van zeer ernstig getroffen mensen met ME. Dit langer durende en duidelijk kleinere onderzoek begon, schijnbaar in een poging om te zien of de behandeling zou kunnen resulteren in een meer blijvende staat van gezondheid. Dit onderzoek omvat 10 patiënten en zal duren tot december 2013, waarbij de medicatie na 3, 6, 10 en 15 maanden toegediend zal worden.
Minder ernstig getroffen patiënten – Van een grotere studie (n=30) die minder ernstig getroffen ME-patiënten bevat, waarvan de patiëntenwerving nog niet is begonnen, staat de afronding ook gepland voor december 2013.
Wat is Rituximab?
Een nieuw soort medicijn, Rituximab http://www.rituxan.com/, ontwikkeld door IDEC Pharmaceuticals, is de eerste van een nieuw soort medicijn genaamd B-cel afbrekende monoclonale antistoffen. Het is in 1997 goedgekeurd door de Amerikaanse Food & Drug Administration voor B-cel non-Hodgkins lymfoma patiënten die immuun waren voor andere chemotherapie behandelingen. Het is nu onderdeel van het standaard behandelingsprotocol voor diverse B cel lymfomen en wordt ook gebruikt bij de behandeling van leukemie, myeloma en veel auto-immuunziekten waaronder reumatoïde artritis, auto-immuun hemolytische bloedarmoede, vasculitis (bijvoorbeeld Wegener’s Granulomatosis), type 1 diabetes mellitus, het syndroom van Sjögren en diverse anderen. Rituximab wordt momenteel ook aangeboden door Biogen Idec en Genentech in de Verenigde Staten en door Roche in Canada (onder de merknaam Rituxan®) en de Europese Unie (onder de merknaam Mabthera®). Het succes ervan bij verschillende ziektes zorgt voor nieuwe ontwikkelingen in de productie van medicijnen met B-cel afbrekende monoclonale antilichamen.
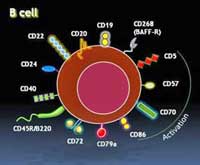 B-cellen
B-cellen
Totdat ze geactiveerd worden, circuleren B-cellen rustig door het bloed, terwijl ze moleculen, verdachte antigenen, verzamelen en verteren. Zodra ze verteerd zijn, worden stukjes van de proteïnen geplaatst aan het celoppervlak van MHC moleculen, zodat de T-cellen ze kunnen inspecteren. Als de T-cellen concluderen dat deze moleculen afkomstig zijn van een pathogeen, activeren ze de B-cellen, zodat deze veranderen in machines die antilichamen produceren (plasmacellen) die honderden tot zelfs wel duizenden antilichamen per seconde kunnen produceren.
Deze antilichamen of immunoglobulines zijn zo gemaakt dat ze zich hechten aan een stukje pathogeen of cel. Dit heeft een aantal gevolgen.
Om in een cel te kunnen komen, passen virussen als een sleutel in een slot, in receptoren op een cel, een proces dat antilichamen verstoren. Doordat ze zich hechten aan een pathogeen fungeren ze als een rode vlag voor marcofagen die de pathogenen vervolgens verschalken. Antilichamen activeren eveneens het complementsysteem, dat ook pathogenen kan vernietigen.
B-cellen produceren ook krachtige inflammatoire cytokines, die een immuunrespons in werking stellen en de andere immuuncellen activeren. Ze zijn de hoofdrolspelers van de immuunrespons en bovenmatige activiteit van B-cellen wordt in verband gebracht met auto-immuunziekten.
Monoclonale antilichamen – monoclonale antilichamen zijn identieke antilichamen die zich richten op specifieke proteïnen op een cel. Hun vermogen om dit te doen heeft ertoe geleid dat ze worden gebruikt voor de diagnose voor pathogenen en om medicatie te begeleiden naar specifieke cellen in kankercellen etc.
B-cel afbrekende antilichamen – richten zich op en hechten zich aan B-cellen. Rituximab is een monoclonaal antilichaam dat zicht richt op de CD20 receptor en de B-cellen die deze receptor hebben vernietigd. Het breekt de B-cel af. De CD20 receptor bevindt zich op het celoppervlak van volgroeide B-cellen en schijnt een rol te spelen in de omzetting van B-cellen in plasmacellen of in antilichamen producerende cellen.
Net als bij veel andere medicijnen weten onderzoekers niet precies hoe Rituximab de B-cellen afbreekt, maar ze hebben er wel ideeën over. Ze geloven dat als Rituximab zich bindt aan de B-cellen de natural killer cellen, de macrofagen, monocyten of het complement systeem worden gewaarschuwd om de B-cellen te vernietigen. Het kan ook zijn dat Rituximab, als het zich bindt aan de cellen, hen de opdracht geeft om zichzelf te vernietigen. Het kan zijn dat bij verschillende ziektes verschillende wegen worden bewandeld.
Waarom de verbetering?
Niets van dit alles wijst er natuurlijk op dat Rituximab ook effectief zou kunnen zijn bij ME/CVS. Dr. Peterson heeft dan wel een non-Hodgkins Lymfoma variant geïdentificeerd in Incline Village, maar dat artikel moet nu (anderhalf jaar later!) nog steeds worden gepubliceerd. Slechts weinigen maken zich druk om de auto-immuun component van ME/CVS, onderzoekers hebben zich daar tot nu toe dus ook nog nauwelijks mee bezig gehouden. Het vermogen van Rituximab om het aantal B-cellen te verminderen biedt een aantal zeer bijzondere mogelijkheden binnen wat we weten over ME/CVS.
Virussen
Herpesvirussen – Een van de meest intrigerende vergelijkingen is die met het herpesvirus. Herpesvirussen infecteren B-cellen en reproduceren zich in groten getale tijdens de transformatie van de B-cellen. Het vernietigen van B-cellen voordat ze getransformeerd of geactiveerd zijn, zou een herpes virus infectie kunnen verminderen of zelfs doen verdwijnen als de B-cellen die ze geïnfecteerd hebben afsterven.
Rituximab is bestudeerd bij EBV (Epstein-Barr Virus) gerelateerde ziektes en er zijn twee studies onderweg die zich richten op de effecten ervan op het herpesvirus.
Marcia Blackman van het Trudeau Institute kreeg van het NIAID (National Institute of Allergy and Infectious Diseases) $235.000 om onderzoek te doen naar B-cel vernietigende antilichamen en het herpesvirus bij muizen, met het oog op het stoppen van de toename van B-cel lymfoma’s bij transplantatiepatiënten.
De bredere onderzoeksgemeenschap moet het belang van het herpesvirus bij ME/CVS nog in de armen sluiten, maar er bestaat geen twijfel over de schadelijkheid ervan op andere gebieden.
De immuunonderdrukking die orgaantransplantatiepatiënten nodig hebben vergroot hun risico op EBV gerelateerde B-cel lymfoma.
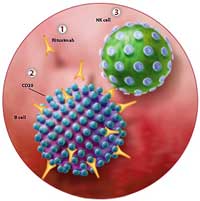
 Rituximab, B-cellen, NK-cellen, en T-cellen en ME/CVS behandelen
Rituximab, B-cellen, NK-cellen, en T-cellen en ME/CVS behandelen
Het doel van Dr. Blackman is om vast te stellen of een B-cel vernietigend antilichaam de latente hoeveelheid kan verlagen of zelfs helemaal kan opruimen, of het uit het systeem van de muis alle met het herpesvirus geïnfecteerde cellen helemaal kan opruimen. Dr. Ann Arvin uit Stansford heeft ook een beurs om de beschermende immuniteit tegen het herpesvirus te bestuderen waarbij ook Rituximab waarschijnlijk betrokken zal worden. Zie ook http://projectreporter.nih.gov/proje…0&icde=5938112
Een auto-immuun ziekte?
Rituximab wordt nu effectief gebruikt bij diverse auto-immuunziekten en wordt verder bestudeerd bij nog meer auto-immuunziekten.
Zou het succes van Rituximab erop kunnen wijzen dat ME/CVS eigenlijk een auto-immuunziekte is, waarbij vooralsnog niet nader bepaald weefsel wordt aangevallen? De ogenschijnlijke verschuiving van Th2 in de immuunrespons zoals die wordt gevonden bij ME/CVS, wat kan resulteren in een vergrootte productie van antilichamen, kan geïnterpreteerd worden als een stap op weg naar een auto-immuunziekte.
De vergrote Th2 immuunrespons kan ook bijdragen aan de ‘burn-out’ van de NK- en T-cellen wat gekenmerkt wordt door lage waardes van perforine, een substantie die NK- en T-cellen gebruiken om geïnfecteerde cellen te vernietigen. Omdat B-cellen inflammatoire cytokines produceren zoals TNF-α, die de immuunrespons activeren, zou een vermindering van de B-cellen mogelijk de immuunrespons kunnen normaliseren en de patiënt een betere gezondheid kunnen terug geven.
B-cel vernietiging of iets anders?
De theorie over de B-cel vernietiging klopt nog niet helemaal. Onderzoek heeft aangetoond dat in het algemeen verbetering door Rituximab bij reumatoïde artritis en andere auto-immuunziekten te maken heeft met een verregaande uitdunning van alle soorten B-cellen. En dat een terugval bij patiënten met reumatoïde artritis samengaat met een groot aantal B-geheugen-cellen.
Sommige mensen met een auto-immuunziekte hebben een immuunrespons die niet past in het B-cel vernietigingsscenario. Rituximab schijnt in staat te zijn om sommige mensen met een auto-immuunziekte positief te beïnvloeden zonder de hoeveelheid antilichamen aan te tasten (antilichamen die het lichaam moeten aanvallen). De vooruitgang van patiënten met ME/CVS en reumatoïde artritis vindt plaats lang nadat het aantal B-cellen is verminderd. Het feit dat veel patiënten terugvallen lang voordat de hoeveelheid B-cellen weer terug is op het normale niveau, suggereert dat Rituximab ook van invloed is op andere delen van het immuunsysteem.
Rituximab en B-cel depletie? Als Rituximab hen beter maakt zonder hun B-cellen te beïnvloeden, wat doet het dan wel? Het antwoord op deze vraag zou hoopgevend kunnen zijn voor mensen met ME/CVS. Sommige wetenschappers geloven dat Rituximab andere immuuncellen en immuunprocessen beïnvloedt, waarvan sommigen te maken kunnen hebben met ME/CVS.
 Kessel stelt dat varianten van natural killer cellen (NK) en T-cellen die het CD20 antigeen dragen waarschijnlijk ook door Rituximab verminderen. Ook vermindert Rituximab de hoeveelheid receptoren (CD40), die T-cellen activeren en inflammatoire activiteit stimuleren, in één studie werden dat er zelfs 4 keer zo weinig. Dit wijst er op dat Rituximab de inflammatoire activiteit in een lichaam op verschillende manieren verlaagt. Rituximab verlaagt ook de hoeveelheid CD69 en HLA-DR receptoren.
Kessel stelt dat varianten van natural killer cellen (NK) en T-cellen die het CD20 antigeen dragen waarschijnlijk ook door Rituximab verminderen. Ook vermindert Rituximab de hoeveelheid receptoren (CD40), die T-cellen activeren en inflammatoire activiteit stimuleren, in één studie werden dat er zelfs 4 keer zo weinig. Dit wijst er op dat Rituximab de inflammatoire activiteit in een lichaam op verschillende manieren verlaagt. Rituximab verlaagt ook de hoeveelheid CD69 en HLA-DR receptoren.
In één studie waren macrofagen effectiever in het bestrijden van leukemie na een behandeling met Rituximab. Rituximab schijnt ook de macrofagenproductie van IL-10 te vergroten, een belangrijke anti-inflammatoire cytokine, dat soms ook verhoogd is bij ME/CVS. De productie van tumornecrosefactor alfa (TNF-α), één van de krachtigste inflammatoire cytokines, waarvan sommige onderzoekers denken dat het een rol speelt bij ME/CVS, werd ook minder in met Rituximab behandelde macrofagen. Het schijnt dat als de hoeveelheid B-cellen minder worden, macrofagen met anti-inflammatoire cytokine kenmerken mogelijk vermeerderen – waardoor ze zorgen voor een betere immuunbescherming met minder ontstekingen. Het effect daarvan kan heel eenvoudig zijn dat ontstekingen op verschillende manieren verminderen.
Natural Killer Cellen – een meer relevante bevinding voor ME/CVS kan zijn een significante verbetering in het functioneren van de Natural Killer cellen. Het is interessant dat een klein aantal Natural Killer cellen en T-cellen ook de CD20 receptor laten zien waar Rituximab zich aan bindt en dat behandeling met Rituximab, niet geheel verrassend, deze variant van T-cellen en Natural Killer cellen uitroeit. Eén onderzoek ontdekte echter dat monoclonale antilichamen eerder al NK cellen hadden geactiveerd – waardoor waarschijnlijk de immuunrespons verbeterde. Een andere studie kwam er achter dat het gebruik van Rituximab in combinatie met een ander monoclonaal antilichaam de degranulatie van NK cellen en de cytotoxiciteit – het vermogen om te vernietigen – beduidend vermeerdert, een belangrijk probleem bij ME/CVS.
De CD69 marker is heel interessant omdat het betekent dat de NK-cellen en de T-cellen door een pathogeen zijn geactiveerd. De hoeveelheid CD69 receptoren kan verminderd zijn, niet verhoogd, bij ME/CVS. Dr. Maes et al. suggereerden al dat lage waardes van CD69 kunnen bijdragen aan een verhoogde pathogene prevalentie bij ME/CVS.
Een interview met Dr. Olav
Met dank voor de reactie op mijn verzoek om meer informatie:
Zoals je al hebt aangegeven, is onze tijd maar beperkt. We zullen kort wat antwoorden geven, we hebben alles low profile gehouden na onze publicatie in BMC Neurology vorig jaar, maar we hebben heel veel mail gekregen van patiënten van over de hele wereld, waarvan we er sommigen hebben kunnen beantwoorden, anderen niet. Sommige patiënten zijn op zoek naar informatie, anderen willen graag als vrijwilliger meedoen aan onze onderzoeken. Het ME/CVS project is slechts een zijdelings onderzoek in een heel druk universitair oncologisch instituut en beperkte middelen remmen een snelle vooruitgang. Toch vinden we het werken met deze eerder vaak verwaarloosde patiënten heel waardevol en we geloven dat er mogelijk verband is met ons eigenlijke werkveld, oncologie.
Hoe effectief is Rituximab? Zou je zeggen dat over het algemeen de reactie een verbetering van de kwaliteit van leven is, maar met nog steeds behoorlijk beperkte functionaliteit, een verbetering met ook een duidelijke verbetering van de functionaliteit of een verbetering die neigt naar gezondheid?
Het effect van Rituximab op patiënten met ME/CVS varieert van geen effect of slechts zo weinig effect dat het niet wordt gecategoriseerd als zodanig voor het wetenschappelijk onderzoek, tot belangrijke respons waarbij de kwaliteit van leven totaal is veranderd, zo dat mensen zich bijna weer normaal voelen als we het hebben over symptomen en het functioneren in het dagelijks leven en werk.
Zoals in de pilot studie is aangegeven in BMC Neurology in 2009 hield de reactie na twee Rituximab infusen (met twee weken ertussen) bij de meeste patiënten een tijdlang stand, maar de symptomen kwamen langzaam weer terug. De resultaten van ons dubbelblind gerandomiseerd onderzoek zijn nog niet gepubliceerd en de resultaten moeten wachten tot het artikel uitkomt. Dus kunnen de uitkomsten nu nog niet worden gepresenteerd.
Heeft u enig idee waarom Rituximab een positief effect heeft op mensen met ME/CVS? Denkt u dat het vooral te maken heeft met de vermindering van cellen die door EBV (het Eppstein-Barr virus) zijn geïnfecteerd? Of met een antilichaam/auto-immuuneffect of met immuunmodulatie van T-cellen en/of andere killer cellen?
We kunnen hier maar gedeeltelijk antwoord op geven, omdat we geen ongepubliceerde gegevens willen prijsgeven. We hebben geen bewijs van de B-cel-vernietigende werking van Rituximab bij ME/CVS. Gezien de manier waarop dit medicijn werkt, denken we dat modulatie van de immuunrespons een belangrijk onderdeel is van de werking ervan. Het kwantitatieve effect op de verschillende onderdelen in het immuunsysteem, wat belangrijk lijkt voor mensen met ME/CVS, wordt onderzocht.
Ten slotte, dat virussen een mogelijke oorzaak van de ziekte ME/CVS zijn, krijgt recentelijk veel aandacht. Er hoeft geen discrepantie te zijn, tussen dat en dat wat wij onderzoeken. Auto-immuunprocessen hebben vaak snelle infecties met virussen of bacteriën. Wij denken dat het specifiek uitzoeken van de immunologische respons van patiënten een belangrijke aanwijzing kan zijn voor een betere behandeling.
(Het idee dat auto-immuunprocessen kunnen worden versneld door een virale trigger is een overtuigend idee. Sommige onderzoekers denken dat een virale aanval op myeline, dat de zenuwen omhult, het immuunsysteem van sommige mensen zo verwart dat het uiteindelijk de neuronen zelf aanvalt – dat is wat multiple sclerose veroorzaakt. Het is interessant dat twee herpesvirussen, EBV en HHV6, opmerkelijke virale kandidaten zijn. MS is ook een “relapsing-remitting” ziekte (een ziekteverloop met terugvallen en hersteperiodes, meer nog dan ME/CVS) die wordt gekenmerkt door extreme vermoeidheid.)
Gelooft U dat herhaaldelijk toedienen van Rituximab kan leiden tot een meer permanente gezondheid? Is dat waarom U dit nu onderzoekt?
De reden voor het lopend onderzoek met meerdere toedieningen ligt natuurlijk in het feit dat we hebben gezien dat de reacties vaak tijdelijk lijken te zijn, dat heeft waarschijnlijk te maken met de onvermijdelijke verhoging van de B-lymfocyten. We zijn nu bezig zijn met een open fase II onderzoek met herhaaldelijke toediening van Rituximab en dat is om het Ethisch Comité gegevens te verschaffen over dit concept.
Verzamelt u ook gegevens over biologische markers die het effect van Rituximab op ME/CVS zouden kunnen verklaren, zoals de hoeveelheid B-cellen, de status van EBV infecties, het functioneren van NK-cellen, CD20, CD40, de hoeveelheid HLA-DR in NK/T-cellen of de hoeveelheid TNF-α en IL-10?
Ja, biologische spin-off onderzoeken spelen voor ons een belangrijke rol en we onderzoeken hoe de biologische parameters in de interventie groep met Rituximab veranderen in vergelijking met de placebogroep. Het feit dat we biologisch materiaal onafgebroken moeten verzamelen tijdens het onderzoek is een van de redenen waarom we geen patiënten kunnen opnemen vanuit andere delen van ons land of vanuit de rest van de wereld.
Weet U of ook anderen onderzoek doen naar Rituximab en ME/CVS?
We weten niet of anderen systematisch met dit soort medicijnen (als Rituximab) werken bij ME/CVS. Sommige patiënten hebben ons echter wel persoonlijke verslagen gestuurd over hoe ze beter werden van ME/CVS nadat ze voor andere aandoeningen (zoals bijvoorbeeld indolente lymfomen) waren behandeld met Rituximab.
Zijn er andere soortgelijke medicijnen die net zo effectief of zelfs effectiever zouden kunnen zijn?
 Wij zijn er van overtuigd, dat de activiteiten van B-lymfocyten onderdeel zijn van de verklaring van de symptomen van ME/CVS (in ieder geval bij een gedeelte van de patiënten). Daarom is het waarschijnlijk dat andere medicijnen die de hoeveelheid B-lymfocyten en hun functioneren beïnvloeden, de symptomen van ME/CVS kunnen verbeteren. Maar er is voor zover wij weten geen onderzoek naar gedaan. Wij verwijzen naar onze pilootstudie vorig jaar in BMC Neurology (Fluge en Mella, online gratis beschikbaar) waarin we uitleggen dat methotrexaat in combinatie met een cytotoxische chemotherapie de reden waas dat wij bedachten dat de vernietiging van B-lymfocyten heilzaam zou kunnen zijn voor ME/CVS-patiënten.
Wij zijn er van overtuigd, dat de activiteiten van B-lymfocyten onderdeel zijn van de verklaring van de symptomen van ME/CVS (in ieder geval bij een gedeelte van de patiënten). Daarom is het waarschijnlijk dat andere medicijnen die de hoeveelheid B-lymfocyten en hun functioneren beïnvloeden, de symptomen van ME/CVS kunnen verbeteren. Maar er is voor zover wij weten geen onderzoek naar gedaan. Wij verwijzen naar onze pilootstudie vorig jaar in BMC Neurology (Fluge en Mella, online gratis beschikbaar) waarin we uitleggen dat methotrexaat in combinatie met een cytotoxische chemotherapie de reden waas dat wij bedachten dat de vernietiging van B-lymfocyten heilzaam zou kunnen zijn voor ME/CVS-patiënten.
U had het er over dat Rituximab een zijdelings project is. Als U meer geld had, zou U dan sneller kunnen handelen? Wat heeft U nodig om dat te kunnen doen?
Ik denk dat het aantrekken van patiënten voor onze huidige twee studies prima gaat en zo snel gaat als onze tijd en middelen ons toestaan. Wat ons kan remmen is het analyseren en uitwerken van alle biologische data die we onafgebroken verzamelen van alle patiënten gedurende de periode voor en na de behandeling (in de huidige studies is dat tot wel drie jaar).
We hebben de know-how om geavanceerde analyses te doen die ons meer kunnen vertellen over de manier van werken van de stoffen die het vernietigen van B-lymfocyten veroorzaken in ME/CVS patiënten. Onze werkhypothese is dat de voornaamste functionele storingen in deze patiënten kunnen worden verklaard door een auto-immuunmechanisme. De gegevens die we hebben gezien gedurende het afgelopen jaar sinds onze pilootstudie is gepubliceerd zijn daarmee in overeenstemming.
(In 2009 heeft de CFIDS Association of America gevraagd om twee toelages om auto-immuunprocessen bij ME/CVS te bestuderen. Hoe belangrijk de interesse in dit gebied was blijkt wel uit het feit dat één van de toelages werd aangevraagd door onderzoekers van het Walter Reed Army Medical Centre, Oklahoma Medical Research Foundation, Harvard University, New York University, University of Washington, University of Chicago en de University of Miami (!). (Dit zou wel eens de meest breed gesteunde aanvraag voor een toelage kunnen zijn in de geschiedenis van ME/CVS). Beide aanvragen zijn helaas niet gehonoreerd, maar ze zouden ongetwijfeld een interessante blik hebben kunnen werpen op de bevindingen met Rituximab).
Wat we nu vooral nodig hebben zijn donaties zodat we een moleculair bioloog in kunnen huren die de bestaande studies zou kunnen versnellen. Het is een veelomvattende klus om in kaart te brengen wat er allemaal gebeurt met genen, cytokines, imuuncellen etc.
Serieuze ziektes en serieuze medicijnen
Het zal geen verassing zijn dat een medicijn dat is ontwikkeld als chemotherapie heftige bijwerkingen kan hebben. Ze zijn zeldzaam, maar het kan gaan om ernstige problemen met de ademhaling, hartproblemen, heftige en soms zelfs fatale reacties van de huid (Steven’s-Johnson syndroom), een herseninfectie (progressieve multifocale leukoencefalopathie) en nier problemen. Rituximab is ook niet goedkoop, een behandeling van reumatoïde artritis met 2 doseringen begint met ca. 11.000 per jaar.
Het antwoord op ME/CVS?
Rituximab, dat heel duur is en dat tot nu toe tijdelijk effect heeft, is misschien niet het antwoord op ME/CVS, maar als de onderzoeksresultaten worden gevalideerd zal dit op zijn minst direct de aandacht richten op het immuunsysteem en dus meer research en interesse hiervoor genereren.
De enorme interesse voor medicijnen met B-cel vernietigende antilichamen zoals Rituximab kan goede vooruitzichten bieden aan ME/CVS. De database van de klinische onderzoeken van de regering bevat, geloof het of niet, 977 onderzoeken naar Rituximab in verband met diverse ziektes, verschillende soorten kanker, auto-immuunziekten (reumatoïde artritis, lupus, het Syndroom van Sjögren, Spondylitis Ankylosans -de ziekte van Bechterew (red)-) en heel veel zeldzame ziektes (Pulmonaire Alveolaire Proteïnose, Waldenstorm’s Macroglobulinemia etc.). (Ik heb zelf door een paar honderd van deze onderzoeken gebladerd, omdat ik dacht dat er toch niet zo veel onderzoeken over één medicijn konden zijn, maar ze gingen inderdaad allemaal over Rituximab).
Het succes van Rituximab heeft de ontwikkeling gestimuleerd naar beduidend meer krachtige medicijnen met B-cel vernietigende monoclonale antilichamen zoals Orelizumab, Tositumomab, Ofatumumab en Belimumab en andere (RTX, MDX-1100) die nog in ontwikkeling zijn.
Dit is een veelbelovend en open onderzoeksgebied – heel goed voor ME/CVS om zich hierbij aan te sluiten, als dat kan.
Lees ook
- Rituximab and Chronic Fatigue Syndrome: Overview and Resource Center
- ME/CFS Rituximab Resource Center
- Kankermedicijn Rituximab geeft tijdelijke afname van symptomen bij ME/CVS-patiënten
- Als Rituximab niet werkt: vervolgstudie met Enbrel
 © Cort Johnson
© Cort Johnson
© Vertaling Nicole, ME-gids









