Catherine Hale, oprichter en bestuurder van het Britse project ‘Chronic Ilness Inclusion’ (CII) rangschikt ME bij een nieuwe groep: chronische ziekten met een energiebeperking (‘ELCI: Energy Limiting Chronic Illness’).
Ook bij ons is dit een ontbrekende schakel in de sociale, juridische, politieke en medische categorieën van mensen met een beperking. In veel gevallen moet je ofwel een beperking hebben in de mobiliteit of een van de zintuigen, ofwel een mentale achterstand of aandoening om in aanmerking te komen voor zorg, aangepaste hulpmiddelen of uitkeringen.
Samenvatting
In het VK kan je een zorgpakket krijgen als je problemen hebt met meer dan 2 van de ADL-taken (Algemene Dagelijkse Levensverrichtingen). Uit onderzoek van het CII-project samen met Action for ME bleek dat, hoewel 97% van de deelnemende ME-patiënten in aanmerking kwamen, er maar 6% een beroep kon (of wilde) doen op zo’n zorgpakket.
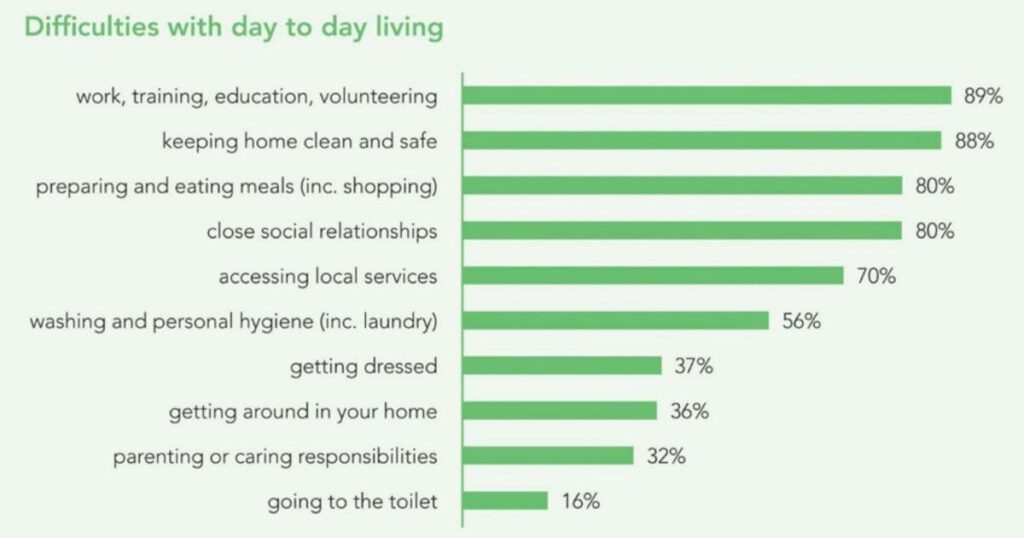
Deze enquête bracht dus een zeer hoge graad van onvervulde behoeften aan het licht.
En zelfs in het geval men wel zorg krijgt of kan krijgen, is die vaak niet aangepast of contraproductief: gericht op het herstellen van de zelfredzaamheid bijvoorbeeld. Deze aanpak, die heel geschikt kan zijn na een ongeval of beroerte, geeft blijk van een totaal gebrek aan inzicht in de problematiek van ziekten met een energiebeperking.
Wat zorgverstrekkers niet kunnen vatten, is dat we misschien wel in staat zijn vele van de ADL-taken te verrichten, maar niet allemaal op dezelfde dag, soms zelfs niet in dezelfde week. Het uitvoeren van een van die taken komt namelijk met een kost: de kost van de nodige recuperatie.
Er is ook te weinig inzicht in de gevolgen die voortkomen uit problemen van cognitieve aard of door zintuiglijke overprikkeling.
Bovenop dit alles komt het systematisch ongeloof en stigma.
Uit een toespraak die Catherine Hale onlangs hield op een conferentie voor hervorming van de maatschappelijke zorg, het volgende citaat:
“Deze onwetendheid en het gebrek aan begrip voor energieproblemen, en het systematische ongeloof in onze behoeften versterken elkaar dus. En beide moeten aan de kaak gesteld worden als we de sociale zorg voor mensen met ELCI willen verbeteren en mensen willen ondersteunen om een zinvoller en meer sociaal verbonden leven te leiden, in plaats van te leven in ontbering en verwaarlozing zoals zovelen vandaag.”
Ze sloot haar toespraak wel af op een positieve noot, namelijk dat Covid-19 bewezen heeft dat ook huisgebonden personen betrokken kunnen worden bij het maatschappelijk leven, als tenminste na de pandemie deze mogelijkheden behouden blijven voor personen die door ziekte huisgebonden zijn.
Conferentie It’s Our Community
Catherine Hale, Chronic Illness Conclusion, 10 maart 2021
Catherine Hale gaf een toespraak op ‘It’s Our Community’, een conferentie over de hervorming van de maatschappelijke zorg. Catherine lichtte de hoge prevalentie van energiebeperkende aandoeningen toe en de psychologische impact van niet geloofd te worden.
Ik heb in de jaren ’90 gebruik gemaakt van maatschappelijke zorg. Ik heb al meer dan drie decennia een chronische ziekte en toen het echt acuut was, en ik mezelf niet kon wassen, voeden of naar het toilet gaan, had ik een zorgpakket. Maar later, toen het minder ernstig was, waren mijn behoeften moeilijker te vatten omdat mijn beperking onzichtbaar was en slecht gekend. Het systeem van hulpverlening liet me volledig in de steek. Als alleenstaande ouder met een beperking kreeg ik geen steun.
Ik werd activiste voor personen met een beperking en besefte dat mijn ervaring als persoon met een onbegrepen chronische ziekte veel voorkwam. In onze online gemeenschappen delen mensen met verschillende diagnoses dezelfde ervaring van vermoeidheid, beperkte energie en pijn. We delen ook dezelfde ervaringen van sociale onrechtvaardigheid en onderdrukking. Veel van die onderdrukking vindt haar oorsprong in ongeloof en ontkenning van onze beperking en onze invaliditeit. In 2017 heb ik het Chronic Illness Inclusion Project opgericht om dit aan te pakken en onze stem te laten horen.
Wie is de gemeenschap van chronisch zieken?
Een op de drie arbeidsongeschikten heeft een ‘beperking van uithoudingsvermogen, ademhaling of vermoeidheid’, zo blijkt uit eigen onderzoek van de regering naar arbeidsongeschiktheid. Met ‘Chronic Illness Inclusion’ hebben we de term ‘energiebeperking’ ontwikkeld, omdat velen van ons vinden dat er in onze cultuur te veel negatieve connotaties bestaan rond de termen ‘vermoeidheid’ en ‘uithoudingsvermogen’.
Veel invaliden ervaren een of ander aspect van verminderde energie. Als dit het belangrijkste en meest belastende kenmerk van een aandoening is, noemen we het een energiebeperkende chronische ziekte (ELCI). Je kent misschien ME, fibromyalgie en lupus als voorbeelden van ELCI.
Als je mensen met een ELCI vraagt wat hun visie is op de hervorming van de maatschappelijke zorg en zelfstandig wonen, dan weten de meeste mensen niet wat de principes van zelfstandig wonen zijn. Dat komt omdat de meesten van ons helemaal geen officiële zorg of ondersteuning krijgen, laat staan een aanpak die zelfgestuurde steun, keuze of controle over onze ondersteuning biedt. Dat komt natuurlijk deels doordat de bezuinigingen op de budgetten van de lokale overheden de financiering van de maatschappelijke zorg en de diensten voor alle mindervaliden hebben uitgehold. Maar er is iets meer aan de hand voor personen met chronische ziekten zoals de mijne. Dat is waar ik het vandaag over wil hebben.
Misschien denken jullie: is dat niet gewoon omdat onze behoeften niet ernstig genoeg zijn om in aanmerking te komen voor sociale ondersteuning? Ik zal een onderzoek met jullie delen om die mening te ontkrachten. Het is gebaseerd op een enquête die ik in 2015 uitvoerde met Action for ME.
ME is slechts één type ELCI, maar het is een belangrijk voorbeeld omdat het volgens verschillende gepeerreviewde studies de meest invaliderende van alle chronische aandoeningen blijkt te zijn, meer dan een beroerte, MS, COPD of schizofrenie.
Uit een enquête bij meer dan 800 ME-patiënten bleek dat 97% van hen behoefte had aan zorg en ondersteuning, waardoor ze mogelijk in aanmerking kwamen voor een zorgpakket. Deze tabel geeft een overzicht van dagelijkse levensverrichtingen en volgens de Care Act kan je in aanmerking komen voor ondersteuning als je moeite hebt met 2 of meer ervan.

Nochtans kreeg slechts 6% van die 97% met 2 of meer problemen, een zorgpakket. Slechts 16% had zelfs maar een zorgevaluatie gehad.
Zelfs in het huidige klimaat van bezuinigingen, wijst dit op een uitzonderlijk hoog aantal onvervulde behoeften in onze gemeenschap.
Het geringe percentage mensen met ME dat door de barrières heen is gekomen om een sociaal zorgpakket te bemachtigen, werd vaker wel dan niet geconfronteerd met een dienstverlening die volledig ongeschikt was voor hun behoeften en zelfs schadelijk voor hun gezondheid. Ik heb het over herstelgerichte thuiszorg – kortdurende ondersteuning met als doel de afhankelijkheid van zorg te verminderen, ook wel herstel van zelfredzaamheid genoemd. Herstelgerichte thuiszorg is een uitstekend idee voor mensen na een beroerte, letsel of operatie. Maar het is geen oplossing voor ELCI. Personen met ELCI vragen meestal pas om ondersteuning nadat ze jaren hebben gevochten om onafhankelijk te blijven, om er vervolgens achter te komen dat ze worden aangespoord om meer zelf te doen op het moment dat de hulpverlening zich ermee gaat bemoeien. Erger nog, herstelgerichte thuiszorg betekent dat je activiteiten zoals wassen en aankleden moet doen in een kort tijdsbestek van een verpleegbezoek, zonder rust tussendoor, wat voor iemand met ernstige ME een terugval kan veroorzaken. Onze ondervraagden zeiden dat het krijgen van herstelgerichte thuiszorg erger was dan helemaal geen zorg.
Een van de voornaamste factoren bij deze verwaarlozing en verkeerde behandeling is een gebrek aan inzicht in energiestoornissen. Dit geldt niet alleen voor ME, maar voor de meeste ELCI’s.
Als je kijkt naar de taal en de concepten van invaliditeit die gebruikt worden in de politieke besluitvorming en binnen de sector in het algemeen, valt het op dat energiebeperking en ELCI ontbreken.
Beperkingen worden meestal onderverdeeld in de volgende categorieën: mobiliteit, mentale problemen, zintuiglijke beperkingen, leermoeilijkheden. Er is bijna nooit een categorie die onze ervaring dekt, ondanks het feit dat één op de drie arbeidsongeschikten een beperking van het uithoudingsvermogen of vermoeidheid heeft. Het is geen wonder dat onze behoeften niet worden erkend als het gaat om maatschappelijke zorgbeoordelingen en zorgplanning.

Een energiebeperking wijkt af van andere vormen van beperking. Het gaat om de dosering van uiterst beperkte energie om basistaken van het dagelijks leven te verrichten die anderen als een vanzelfsprekendheid beschouwen, zoals zich wassen, zich aankleden of een maaltijd bereiden. Je kan in staat zijn om een van deze taken uit te voeren, maar alleen ten koste van het uitvoeren van een andere. Wat zorgverleners niet begrijpen, is dat we misschien wel alle basistaken kunnen uitvoeren, maar niet op dezelfde dag, of zelfs niet in dezelfde week. Of dat we daarna drie dagen bedlegerig zijn.
Er is ook geen begrip voor de cognitieve stoornissen waarmee ELCI gepaard gaat. De helft van onze ondervraagden raakten door hun cognitieve problemen zelfs niet door de bureaucratie van evaluaties en planning heen. Toch kwamen ze niet in aanmerking voor onafhankelijke belangenbehartiging omdat ME geen erkende vorm van cognitieve stoornis is zoals dementie dat wel is.
Er is ook geen begrip voor de zintuiglijke intolerantie en gevoeligheden bij ME en vele andere ELCI’s die de zorgbehoeften complex en moeilijk maken.
Al deze situaties en behoeften worden genegeerd en buiten beschouwing gelaten omdat wij geen label hebben dat ons identificeert als een specifieke groep invaliden.
En nauw daarmee verbonden is het systematische ongeloof.
Bijna 60% van degenen aan wie een zorgpakket was geweigerd, schreef dit toe aan ongeloof en ontkenning van het verhaal over hun behoeften. Ongeloof is ook een geducht obstakel wanneer het geïnternaliseerd wordt. Twee op de vijf respondenten zeiden dat ze niet om steun konden vragen omdat ze te bang waren dat ze zouden worden veroordeeld als iemand die het niet nodig heeft, als iemand die doet alsof, of als iemand die geen echte beperking heeft.
We noemen het systemisch ongeloof omdat het geworteld is in de manier waarop de geneeskunde haar kennis over het lichaam en ziekte construeert, en de autoriteit die de geneeskunde heeft over andere gebieden van de samenleving en het sociaal beleid. Binnen de geneeskunde worden ervaringen zoals vermoeidheid, die niet gemeten kunnen worden, systematisch weggewuifd, of ze krijgen labels zoals MUS, functionele somatische syndromen en andere variaties die weinig meer zijn dan eufemismen voor het ouderwetse begrip hysterie. Eenmaal dit etiket opgeplakt, worden we gestigmatiseerd. Men weigert te geloven dat wij onze eigen behoeften zelf kunnen inschatten. Onze symptomen worden afgedaan als luiheid, veinzerij of waanideeën.
Deze onwetendheid en het gebrek aan inzicht in energiebeperkingen, en het systematische ongeloof in onze behoeften, versterken elkaar dus. En beide moeten aan de kaak gesteld worden als we de sociale zorg voor mensen met ELCI willen verbeteren en mensen willen ondersteunen om een zinvoller en meer sociaal verbonden leven te leiden, in plaats van te leven in ontbering en verwaarlozing zoals zovelen vandaag.
We moeten beginnen met ELCI en energiebeperkingen te identificeren en te registreren op dezelfde manier als we dat doen voor andere beperkingen. Alleen dan kunnen onze behoeften worden opgenomen in evaluaties en planning voor zorg en ondersteuning.
We hebben opleiding nodig voor zorgmanagers en zorgmedewerkers, zodat zij de impact van onze aandoeningen begrijpen en weten welke ondersteuning we nodig hebben om zo volwaardig mogelijk te kunnen leven. We moeten onmiddellijk een einde maken aan het gebruik van herstelgerichte thuiszorg voor alle ELCI’s.
Daartoe moet het maatschappelijk zorgstelsel afstappen van de gemedicaliseerde ziektemodellen en de stigmatiserende constructies van de psychosomatische geneeskunde. We moeten luisteren naar en geloof hechten aan de doorleefde ervaringen van patiënten en gebruikers van de dienstverlening.
Naast de officiële zorgverlening is er een bredere visie op inclusieve gemeenschappen die ik met jullie wil delen. Veel mensen met ELCI zijn afgesneden van hun lokale gemeenschap en van ondersteunende netwerken omdat ze aan huis gebonden zijn. De COVID-19-pandemie en de lockdown hadden een onverwacht positief gevolg, nl. dat de samenleving voor ons makkelijker toegankelijk is geworden. Omdat nu iedereen aan huis gebonden is, moest men manieren vinden om elkaar te ontmoeten en met elkaar in contact te komen via technologie. We zijn plotseling geïntegreerd en nemen deel aan de samenleving. Mensen met ELCI zijn bang dat ze, als er een einde komt aan de pandemie, weer uit de maatschappij gesloten zullen worden.
Technologie voor toegang op afstand, zoals Zoom, geeft een uitgelezen kans om de inclusie van deze onzichtbare groep van invaliden te ondersteunen. De pandemie heeft aangetoond dat het werkbaar is. We moeten manieren ontwikkelen om een virtuele aanwezigheid in onze lokale gemeenschappen te integreren, zodat we een zinvolle toegang en inclusie kunnen hebben zodra de lockdowns voorbij zijn, ook voor degenen onder ons die het huis niet uit kunnen.
© Chronic Illness Inclusion. Vertaling en intro Els, redactie Abby, ME-gids.







