 Jaime Seltzer (ME Action Network)
Jaime Seltzer (ME Action Network)
Wat is ME/cvs?
Myalgische Encefalomyelitis/chronisch vermoeidheidssyndroom, of ME/cvs, staat sinds 1969 bij de Wereldgezondheidsorganisatie geclassificeerd als neurologische aandoening. De ziekte is een complexe multisysteemaandoening met afwijkingen in het endocriene, cardiovasculaire, musculoskeletale en spijsverteringsstelsel. ME/cvs komt tweemaal meer voor dan multiple sclerose, en telt meer dan een miljoen patiënten in de Verenigde Staten alleen, waarvan 25% huis- of bedgebonden is (IOM-Rapport, 2015). Eender wie kan de ziekte krijgen, ook kinderen en adolescenten.
Het kenmerkende symptoom van ME/cvs is postexertionele malaise (PEM) of postexertionele neuro-immuunuitputting. Als mensen met ME/cvs zich cognitief of fysiek te veel inspannen, ervaren ze een verslechtering van al hun gewoonlijke symptomen en kunnen ze ook bijkomende symptomen ervaren. Cognitieve beperkingen, motorische storingen waaronder ook tijdelijke verlamming, een opflakkering van griepachtige symptomen en uitputting zijn vaak voorkomende symptomen van PEM. Deze symptomen komen meestal meteen of 24 uur na de inspanning, en duren meestal tussen 24 tot 48 uur. (Carruthers et al., 2011; IOM-Rapport, 2015) Patiëntenenquêtes tonen echter aan dat aanhoudende pogingen tot lichaamsbeweging kunnen resulteren in een permanente verslechtering in de basistoestand (ME/CFS Illness Management Survey Results, 2015 [patiëntenenquête van de ME Association, n.v.d.r.]). PEM is een van de meest kenmerkende symptomen van ME, en wordt gebruikt om ME te onderscheiden van andere ziektes (Hawk, Jason, & Torres-Harding, 2006).
Veel patiënten rapporteren dat hun symptomen startten na een griepachtige ziekte of andere infectie zoals het Epstein-Barrvirus. Aangezien ME/cvs vaak voorkomt bij verschillende leden van eenzelfde gezin, veronderstelt men dat de ziekte veroorzaakt wordt door een ingrijpende immunologische stressor, in combinatie met genetische gevoeligheid.
Recent onderzoek heeft uitgewezen dat er problemen zijn met cellulair metabolisme, waaronder ontregelde glycolyse (het verwerken van suikers en koolhydraten), en een algemeen patroon van hypometabolisme, of torpor (Armstrong et al., 2015; Fluge & Mella, 2016; Naviaux et al., 2016). Dit zou deels de uitputting en postexertionele malaise kunnen verklaren als hoofdkenmerken van de ziekte. Het darmmicrobioom van patiënten is ook beduidend anders dan dat van controles (Giloteaux et al., 2016), en men ziet duidelijke verschillen na lichaamsbeweging (Shukla et al., 2016). Er zijn gedocumenteerde immuunafwijkingen bij ME/cvs-patiënten, vooral in de naturalkillercellen, die verantwoordelijk zijn voor de verdediging van het lichaam tegen virussen en kanker (Brenu et al., 2014; Curriu et al., 2013; Fletcher et al., 2010; Huth et al., 2014; Strayer et al., 2015).
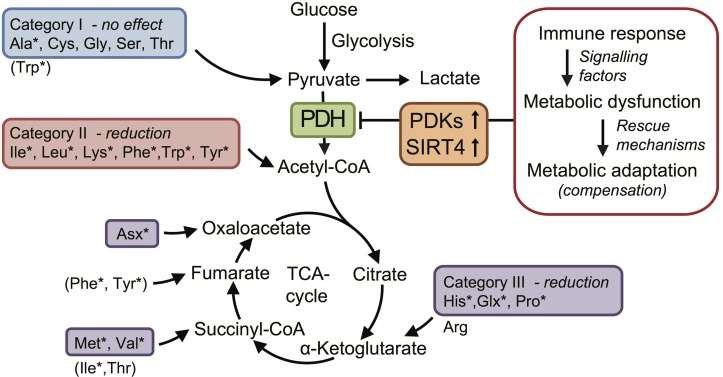
1 — Glycolyseblokkade bij ME/cvs (Fluge & Mella, 2016).
Wat is de ziekte van Lyme?
Ziekte van Lyme wordt veroorzaakt door een spirocheet die Borrelia burgdorferi heet, en vooral teken infecteert van het genus Ixodes (zie figuur 3).
De ziekte van Lyme is moeilijk vast te stellen door de smalle breedte van de spirocheet (2-µm) en de lage concentratie ervan in de meeste weefsels. Dit betekent dat erkende medische tests vaak een negatief resultaat geven bij geïnfecteerde personen (D’Alessandro, Loy, and Castagnola, 2017).
Symptomen van de ziekte van Lyme kunnen neurologisch zijn, zoals verwardheid en hersenmist, het afhangen van een of beide zijden van het gezicht, waarschijnlijk door ontsteking rond de aangezichtszenuwen, en griepachtige symptomen zoals koorts, misselijkheid, gewrichtspijn en malaise. Een erythema migrans [ typische kringvormige rode huiduitslag, n.v.d.r.] rond de plaats van infectie is courant, hoewel het niet bij alle patiënten voorkomt (Forrester et al., 2014).
Wat is chronische ziekte van Lyme?
‘Chronische Lyme’ kan verwijzen naar twee groepen mensen: de eerste zijn zij die Lyme hebben opgelopen en al lange tijd met de ziekte leven zonder dat ze behandeld worden.
De tweede zijn zij die behandeling hebben gekregen voor de ziekte van Lyme, maar waar symptomen, zoals artritis, perifere neuropathieën of encefalomyelitis, nog steeds aanwezig zijn, zelfs in afwezigheid van objectief bewijs van voortdurende Lyme-infectie.
De spirocheet is in staat om gliale, neuronale en epitheliale cellen te infecteren binnenin de cel, wat het nog moeilijker maakt om dit pathogeen te detecteren, dat sowieso al moeilijk te diagnosticeren valt (Ma, Sturrock, & Weis, 1991).
Om de zaken nog moeilijker te maken: Lyme kan in 40% van de gevallen samengaan met courante co-infecties zoals Babesia, Anaplasma en Bartonella (Krause et. al, 2002). De oorspronkelijke infectie bestrijden betekent niet noodzakelijk dat al deze courante co-infecties vernietigd worden, wat ook kan bijdragen tot het aanslepen van symptomen (Mayer & Merz, 2008).
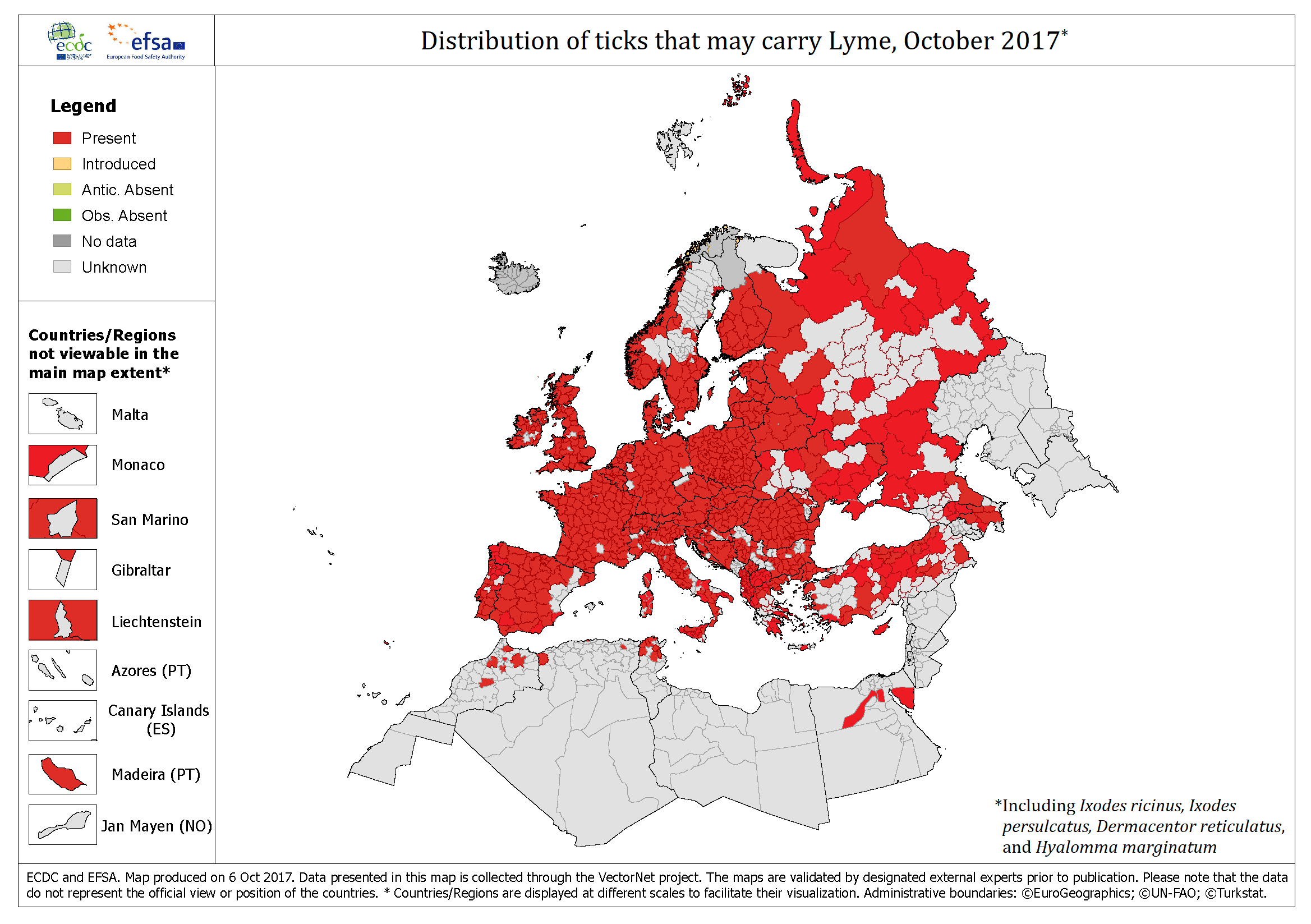
3. Teken die drager zijn van de ziekte van Lyme, komen heel vaak voor in de VS en Europa. Geëxtrapoleerd uit verschillende diagrammen van het Europees Centrum voor Ziektepreventie en -bestrijding (2017).
Ten slotte is het ook mogelijk dat een of meerdere lichaamssystemen onherroepelijke schade oplopen tijdens de infectie, zelfs als de infectie niet langer aanwezig is.
Het kan zelfs zijn dat de infectie een auto-immuunreactie uitlokt van proteïnes in ooit geïnfecteerde weefsels (Ercolini & Miller, 2009). Negatieve testen voor Borrelia burgdorferi blijven onduidelijk, aangezien de testen zelf geen betrouwbare diagnostische instrumenten zijn.
Is er een link tussen ME/cvs en chronische Ziekte van Lyme?
Aangezien bewijs aantoont dat ME/cvs in vele gevallen een postinfectieuze aandoening is, is het mogelijk dat mensen met post-Lymesyndroom ME/cvs hebben.
Vele mensen ontwikkelen evenwel ME/cvs na fysiek trauma, of na definitieve diagnose met en IgG-respons op andere infectieuze organismen. Het is dus onwaarschijnlijk dat alle ME/cvs-patiënten in feite chronische Lymepatiënten zouden zijn.
Toch kan behandeling voor de ene ziekte van nut zijn voor de andere, gezien de grote overlap tussen beide ziektes; en onderzoek dat mechanismen van voortdurende ziekte toelicht voor de ene ziekte, kan ook leiden tot beter inzicht in de andere.
Referenties:
Armstrong, C.W., McGregor, N.R., Lewis, D.P., Butt, H.L., & Gooley, P.R. (2015, December). Metabolic profiling reveals anomalous energy metabolism and oxidative stress pathways in chronic fatigue syndrome patients. Metabolomics, 11(6): 1626-1639.
Brenu, E.W., Huth, T.K., Hardcastle, S.L., Fuller, K., Kaur, M., Johnston, S., Ramos, S.B., Staines, D.R., Marshall-Gradisnik, S.M. (2014 April 1). Role of adaptive and innate immune cells in chronic fatigue syndrome/myalgic encephalomyelitis. INTERNATIONAL IMMUNOLOGY, 26(4): 233– 242. https://doi.org/10.1093/intimm/dxt068
Carruthers BM, Jain AK, De Meirleir KL, Peterson DL, Klimas NG, Lerner AM, et al. (2003) Myalgic encephalomyelitis/ chronic fatigue syndrome: clinical working case definition, diagnostic and treatment protocols. J Chronic Fatigue Syndr 11(1): 7–36. http://doi.org/10.1300/J092v11n01_02
Carruthers, B. M., van de Sande, M. I., De Meirleir, K. L., Klimas, N. G., Broderick, G., Mitchell, T., … Stevens, S. (2011). Myalgic encephalomyelitis: International Consensus Criteria. Journal of Internal Medicine, 270(4), 327–338. http://doi.org/10.1111/j.1365-2796.2011.02428.x
Curriu, M., Carrillo, J., Massanella, M., Rigau, J., Alegre, J., Puig, J., … Blanco, J. (2013). Screening NK-, B- and T-cell phenotype and function in patients suffering from Chronic Fatigue Syndrome. Journal of Translational Medicine, 11, 68. http://doi.org/10.1186/1479-5876-11-68
D’Alessandro M, Loy A, Castagnola E. (2015 Aug). Management of Lyme Disease in European Children: a Review for Practical Purpose. Curr Infect Dis Rep. 19(8):27. https://www.ncbi.nlm.nih.gov/pubmed/28681315
Dersch R, Sommer H, Rauer S, Meerpohl JJ. (2016 Jan). Prevalence and spectrum of residualsymptomsin Lyme neuroborreliosis after pharmacological treatment: a systematic review. J Neurol. 263(1):17-24. https://www.ncbi.nlm.nih.gov/pubmed/26459093
Ercolini, A. M., & Miller, S. D. (2009). The role of infections in autoimmune disease. Clinical and Experimental Immunology, 155(1), 1–15. http://doi.org/10.1111/j.1365-2249.2008.03834.x
European Centre for Disease Prevention and Control. (2017, October). Tick maps. In Infectious Diseases and Public Health. Retrieved November 12, 2017, from https://ecdc.europa.eu/en/disease-vectors/surveillance-and-disease-data/tick-maps
Fletcher, M. A., Zeng, X. R., Maher, K., Levis, S., Hurwitz, B., Antoni, M., … Klimas, N. G. (2010). Biomarkers in Chronic Fatigue Syndrome: Evaluation of Natural Killer Cell Function and Dipeptidyl Peptidase IV/CD26. PLoS ONE, 5(5), e10817. http://doi.org/10.1371/journal.pone.0010817
Fluge, Ø., Bruland, O., Risa, K., Storstein, A., Kristoffersen, E. K., Sapkota, D., … Mella, O. (2011). Benefit from B-Lymphocyte Depletion Using the AntiCD20 Antibody Rituximab in Chronic Fatigue Syndrome. A Double-Blind and Placebo-Controlled Study. PLoS ONE, 6(10), e26358. http://doi.org/10.1371/journal.pone.0026358
Fluge, Ø., Mella, O., Bruland, O., Risa, K., Dyrstad, S. E., Alme, K., … Tronstad, K. J. (2016). Metabolic profiling indicates impaired pyruvate dehydrogenase function in myalgic encephalopathy/chronic fatigue syndrome. JCI Insight, 1(21), e89376. http://doi.org/10.1172/jci.insight.89376
Forrester, J. D., Meiman, J., Mullins, J., Nelson, R., Ertel, S., Cartter, M., & Brown, C. M. (2014, October 31). Notes from the Field: Update on Lyme Carditis, Groups at High Risk, and Frequency of Associated Sudden Cardiac Death — United States. In Centers for Disease Control. Retrieved November 16, 2017, from https://www.cdc.gov/mmwr/preview/mmwrhtml/mm6343a4.htm
Giloteaux, L., Goodrich, J. K., Walters, W. A., Levine, S. M., Ley, R. E., & Hansen, M. R. (2016, June 23). Reduced diversity and altered composition of the gut microbiome in individuals with myalgic encephalomyelitis/chronic fatigue syndrome. Microbiome, 4(30), 1-12. http://doi.org/10.1186/s40168-016-0171-4
Hawk, C., Jason, L. A., & Torres-Harding, S. (2006). Differential Diagnosis of Chronic Fatigue Syndrome and Major Depressive Disorder. International Journal of Behavioral Medicine, 13(3), 244-251. doi:10.1207/s15327558ijbm1303_8
Huth TK, Brenu EW, Nguyen T, Hardcastle SL, Johnston S, et al. (2014) Characterization of Natural Killer Cell Phenotypes in Chronic Fatigue Syndrome/Myalgic Encephalomyelitis . J Clin Cell Immunol, 5(223). doi:10.4172/2155-9899.1000223
IOM (Institute of Medicine). (2015). Beyond Myalgic Encephalomyelitis/Chronic Fatigue Syndrome: Redefining an Illness. Washington, DC: The National Academies. Retrieved June 21, 2016 from http://www.nationalacademies.org/hmd/Reports/2015/ME-CFS.aspx.
Krause, P.J., McKay, K., Thompson, C.A., Sikand, V.K., Lentz, R., Lepore, T….. Spielman, A.. (2002, May). Disease-Specific Diagnosis of Coinfecting Tickborne Zoonoses: Babesiosis, Human Granulocytic Ehrlichiosis, and Lyme Disease. Clinical Infectious Diseases, 34(9), 1184— 91, https://doi.org/10.1086/339813 .
Lymedisease.org. (n.d.). Lyme Disease Symptoms. In Lymedisease.org. Retrieved November 16, 2017, from https://www.lymedisease.org/lyme-basics/lyme-disease/symptoms/
Ma, Y., Sturrock, A., & Weis, J. J. (1991). Intracellular localization of Borrelia burgdorferi within human endothelial cells. Infection and Immunity, 59(2), 671–678. Retrieved from https://www.ncbi.nlm.nih.gov/pmc/articles/PMC257809/.
Mayer, L., & Merz, S. (2008, January 24). An Appraisal of “Chronic Lyme Disease” [Letter to the editor]. The New England Journal of Medicine, 358, 428-431. Retrieved from http://www.nejm.org/doi/full/10.1056/NEJMc073063
ME/CFS Illness Management Survey Results “No decisions about me without me”. (2015, May). ME Association. Retrieved from http://www.meassociation.org.uk/wp-content/uploads/2015-ME-Association-Illness-Management-Report-No-decisions-about-me-without-me-30.05.15.pdf
Naviaux, R.K., Naviaux, J.C., Li, K., Bright, A.T., Alaynick, W.A., Wang, L. … Gordon, E. (2016). Metabolic features of chronic fatigue syndrome. PNAS, 113(37): E5472-E5480. doi:10.1073/pnas.1607571113
Schutzer, S. E., Angel, T. E., Liu, T., Schepmoes, A. A., Clauss, T. R., Adkins, J. N., … Natelson, B. H. (2011). Distinct Cerebrospinal Fluid Proteomes Differentiate Post-Treatment Lyme Disease from Chronic Fatigue Syndrome. PLoS ONE, 6(2), e17287. http://doi.org/10.1371/journal.pone.0017287
Shukla, S. K., Cook, D., Meyer, J., Vernon, S. D., Le, T., Clevidence, D., … Frank, D. N. (2015). Changes in Gut and Plasma Microbiome following Exercise Challenge in Myalgic Encephalomyelitis / Chronic fatigue syndrome (ME/CFS). PloS ONE, 10(12), e0145453. http://doi.org/10.1371/journal.pone.0145453
Strayer D, Scott V, Carter W (2015). Low NK Cell Activity in Chronic Fatigue Syndrome (CFS) and Relationship to Symptom Severity. J Clin Cell Immunol 6:348. doi:10.4172/2155-9899.1000348
© Jaime S. Vertaling abby, redactie zuiderzon, ME-gids.







Eén reactie
ME/cvs in meeste gevallen geen Chronische Lyme.