Persbericht.
Diepgaand onderzoek toont hersen-, immuun- en stofwisselingsafwijkingen in verband met slopende chronische ziekte
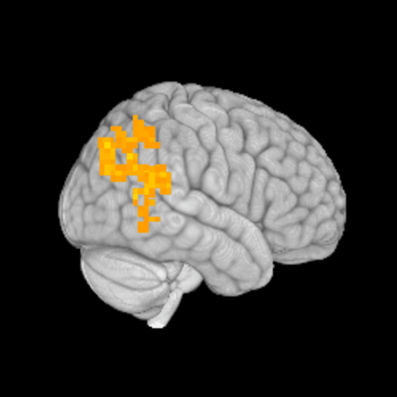
In een gedetailleerde klinische studie hebben onderzoekers van de National Institutes of Health verschillen gevonden in de hersenen en het immuunsysteem van mensen met postinfectieuze myalgische encefalomyelitis/chronischevermoeidheidssyndroom (PI-ME/cvs). Ze vonden ook duidelijke verschillen tussen mannen en vrouwen met de ziekte. De bevindingen zijn gepubliceerd in Nature Communications.
“Mensen met ME/cvs hebben zeer reële en invaliderende symptomen, maar het blootleggen van hun biologische basis is extreem moeilijk geweest,” zei dr. Walter Koroshetz, directeur van het National Institute of Neurological Disorders and Stroke (NINDS) van de NIH. “Deze diepgaande studie van een kleine groep mensen vond een aantal factoren die waarschijnlijk bijdragen aan hun ME/cvs. Nu kunnen onderzoekers testen of deze bevindingen van toepassing zijn op een grotere patiëntengroep en kunnen ze behandelingen identificeren die zich richten op de belangrijkste oorzaken van de ziekte.”
Een team van multidisciplinaire onderzoekers ontdekte hoe gevoelens van vermoeidheid worden verwerkt in de hersenen van mensen met ME/cvs. Resultaten van hersenscans met behulp van functional magnetic resonance imaging [functionele magnetische resonantie beeldvorming] (fMRI) toonden aan dat mensen met ME/cvs een lagere activiteit hadden in een hersengebied dat de temporopariëtale verbinding (TPJ) [waar de temporale en pariëtale kwabben samenkomen] wordt genoemd, wat vermoeidheid kan veroorzaken door de manier te verstoren waarop de hersenen beslissen hoe ze inspanning moeten leveren.
Ze analyseerden ook ruggenmergvloeistof van deelnemers en vonden abnormaal lage niveaus van catecholamines en andere moleculen die helpen bij het reguleren van het zenuwstelsel bij mensen met ME/cvs in vergelijking met gezonde controles. Verlaagde niveaus van bepaalde catecholaminen werden in verband gebracht met slechtere motorische prestaties, inspanningsgerelateerd gedrag en cognitieve symptomen. Deze bevindingen suggereren voor het eerst een verband tussen specifieke afwijkingen of onevenwichten in de hersenen en ME/cvs.
“We denken dat de immuunactivatie de hersenen op verschillende manieren beïnvloedt en biochemische veranderingen en secundaire effecten veroorzaakt zoals motorische, autonome en cardiorespiratoire disfunctie”, zegt Avindra Nath, klinisch directeur bij het NINDS en hoofdauteur van het onderzoek.
Uit immuuntesten bleek dat de ME/cvs-groep hogere niveaus van naïeve B-cellen en lagere niveaus van geschakelde B-geheugencellen – cellen die het immuunsysteem helpen ziekteverwekkers af te weren – in het bloed had in vergelijking met gezonde controles. Naïeve B-cellen zijn altijd aanwezig in het lichaam en worden geactiveerd wanneer ze een bepaald antigeen tegenkomen, een lichaamsvreemde stof die het immuunsysteem activeert. B-geheugencellen reageren op een specifiek antigeen en helpen de adaptieve of verworven immuniteit in stand te houden. Er zijn meer onderzoeken nodig om te bepalen hoe deze immuunmarkers verband houden met hersendisfunctie en vermoeidheid bij ME/cvs.
Om vermoeidheid te bestuderen, vroegen Dr. Nath en zijn team deelnemers om op risico gebaseerde beslissingen te nemen over het uitoefenen van fysieke inspanning. Hierdoor konden ze de cognitieve aspecten van vermoeidheid beoordelen, of hoe een individu beslist hoeveel inspanning hij moet leveren als hij een keuze krijgt. Mensen met ME/cvs hadden moeite met de keuze-inspanningstaak en met het volhouden van de inspanning. De motorische cortex, een hersengebied dat het lichaam vertelt te bewegen, bleef ook abnormaal actief tijdens vermoeiende taken. Er waren geen tekenen van spiervermoeidheid. Dit suggereert dat vermoeidheid bij ME/cvs veroorzaakt zou kunnen worden door een disfunctie van hersengebieden die de motorische cortex aansturen, zoals het TPJ.
“Misschien hebben we een fysiologisch brandpunt voor vermoeidheid in deze populatie geïdentificeerd”, zegt Brian Walitt, arts-assistent bij NINDS en eerste auteur van het onderzoek. “In plaats van fysieke uitputting of een gebrek aan motivatie, kan vermoeidheid voortkomen uit een wanverhouding tussen wat iemand denkt te kunnen bereiken en wat zijn lichaam presteert.”
Diepere analyses onthulden verschillen tussen mannen en vrouwen in genexpressiepatronen, immuuncelpopulaties en metabolische markers. Mannen hadden een veranderde T-celactivatie en markers van aangeboren immuniteit, terwijl vrouwen abnormale groeipatronen hadden van B-cellen en witte bloedcellen. Mannen en vrouwen hadden ook verschillende ontstekingsmarkers.
“Mannen en vrouwen verschilden behoorlijk in hun gegevens, en dat zegt dat ME/cvs niet voor iedereen geldt,” zei dr. Nath. “Gezien de verschillen in immuunsysteem tussen mannen en vrouwen bij ME/cvs, kunnen de resultaten nieuwe wegen voor onderzoek openen die inzicht kunnen geven in andere infectiegeassocieerde chronische ziekten.”
Het onderzoek, dat werd uitgevoerd in het NIH Clinical Center, keek uitgebreid naar ME/cvs die zich ontwikkelde na een virale of bacteriële infectie. Het team gebruikte de modernste technieken om 17 mensen met PI-ME/cvs die minder dan vijf jaar ziek waren, en 21 gezonde controles te onderzoeken. De deelnemers werden gedurende meerdere dagen gescreend en medisch geëvalueerd op ME/cvs en ondergingen uitgebreide tests, waaronder klinische onderzoeken, fMRI-beeldvorming van de hersenen, fysieke en cognitieve prestatietests, autonome functietests, huid- en spierbiopsies en geavanceerde analyses van bloed en ruggenmergvloeistof. Deelnemers brachten ook tijd door in metabolische kamers waar, onder gecontroleerde omstandigheden, hun dieet, energieverbruik, metabolisme, slaappatronen en darmmicrobioom werden geëvalueerd. Tijdens een tweede bezoek deden ze een cardiopulmonale inspanningstest om de reactie van het lichaam op inspanning te meten.
Veel studies hebben afwijkingen in het immuunsysteem, het microbioom en andere afwijkingen bij ME/cvs geïdentificeerd, maar de resultaten zijn vaak inconsistent en het is onbekend hoe deze markers precies verband houden met vermoeidheid en andere symptomen of hoe ze deze veroorzaken. Door gebruik te maken van een rigoureuze fenotypering om betekenisvolle verschillen naar voren te brengen, helpt deze studie eerdere resultaten te valideren en kan nieuwe manieren identificeren om de hersenen of het immuunsysteem therapeutisch aan te pakken.
Bij het zeer coöperatieve project waren 75 onderzoekers betrokken uit 15 instituten en centra in het NIH Intramural Research Program en uit nationale en internationale instellingen. Dr. Nath en zijn collega’s zijn van plan om aanvullende bevindingen te publiceren op basis van de gegevens die tijdens dit onderzoek zijn verzameld.
De studie werd gedeeltelijk ondersteund door het Intramural Research Program van de NIH.
Artikel:
Walitt, B., et al. “Deep phenotyping of Post-infectious Myalgic Encephalomyelitis/Chronic Fatigue Syndrome.” [Diepe fenotypering van postinfectieuze Myalgische Encefalomyelitis/ Chronischevermoeidheidssyndroom] Nature Communications. February 21, 2024. DOI: 10.1038/s41467-024-45107-3
© NIH, 21 februari 2024. Vertaling admin, redactie NAHdine, ME-gids.
NINDS is ‘s lands grootste financier van onderzoek naar de hersenen en het zenuwstelsel. De missie van NINDS is om fundamentele kennis te vergaren over de hersenen en het zenuwstelsel en die kennis te gebruiken om de last van neurologische ziekten te verminderen.
Over de National Institutes of Health (NIH): NIH, de nationale instantie voor medisch onderzoek, omvat 27 instituten en centra en is een onderdeel van het Amerikaanse ministerie van Volksgezondheid en Human Services. NIH is het belangrijkste federale agentschap dat fundamenteel, klinisch en translationeel medisch onderzoek uitvoert en ondersteunt en onderzoek doet naar de oorzaken, behandelingen en genezing van zowel veelvoorkomende als zeldzame ziekten. Ga voor meer informatie over NIH en haar programma’s naar de NIH-website.
STUDIE
Diepe fenotypering van postinfectieuze Myalgische Encefalomyelitis/ Chronischevermoeidheidssyndroom
Abstract
Postinfectieuze myalgische encefalomyelitis/chronischevermoeidheidssyndroom (PI-ME/cvs) is een invaliderende aandoening, maar het klinische fenotype is slecht gedefinieerd, de pathofysiologie is onbekend en er zijn geen ziektemodificerende behandelingen beschikbaar. We gebruikten strenge criteria om PI-ME/cvs deelnemers te werven met gematchte controles om een diepe fenotypering uit te voeren. Onder de vele lichamelijke en cognitieve klachten was een bepalend kenmerk van PI-ME/cvs een verandering van inspanningsvoorkeur, in plaats van lichamelijke of centrale vermoeidheid, als gevolg van disfunctie van integratieve hersengebieden die mogelijk geassocieerd worden met ontregeling van het centrale catecholamine-reactiepad, met gevolgen voor het autonoom functioneren en de lichamelijke conditie. Immuunprofilering suggereerde chronische antigene stimulatie met toename van naïeve en afname van geschakelde B-geheugencellen. Veranderingen in genexpressieprofielen van mononucleaire cellen in het perifere bloed en metabole routes kwamen overeen met cellulaire fenotypische studies en toonden verschillen aan naar geslacht. Samen bieden deze klinische afwijkingen en verschillen in biomarkers een uniek inzicht in de onderliggende pathofysiologie van PI-ME/cvs, wat richting kan geven aan toekomstige interventies.
Citeren?
Walitt, B., Singh, K., LaMunion, S.R. et al. Deep phenotyping of post-infectious myalgic encephalomyelitis/chronic fatigue syndrome. Nat Commun 15, 907 (2024). https://doi.org/10.1038/s41467-024-45107-3
Commentaren experts

Dr. Anthony Komaroff, internist (The New York Times)
De verschillen in het immuunsysteem behoorden tot de duidelijkste bevindingen, zei dr. Anthony Komaroff, een professor in de geneeskunde aan de Harvard Medical School die niet betrokken was bij het onderzoek, maar diende als reviewer van de studie voor het tijdschrift. “Ze vonden chronische activering van het immuunsysteem, alsof het immuunsysteem verwikkeld was in een lange oorlog tegen een vreemde microbe, een oorlog die het niet volledig kon winnen en daarom moest blijven uitvechten,” zei hij.
Een andere opvallende bevinding was dat wanneer deelnemers gevraagd werd om taken uit te voeren waarbij hun grijpkracht gemeten werd, een deel van hun hersenen dat betrokken is bij het coördineren en aansturen van acties een verminderde activering vertoonde – terwijl dit bij gezonde mensen een verhoogde activering vertoonde.
Dat hersengebied, de rechter temporopariëtale verbinding, is betrokken bij “het vertellen aan de benen om te bewegen, het vertellen aan de mond om open te gaan en te eten – het zegt zoiets als: doe iets,” zei dr. Komaroff. “Als het niet goed oplicht, is het moeilijker om het lichaam die inspanning te laten leveren,” vervolgde hij, eraan toevoegend dat de NIH-onderzoekers “speculeren dat de chronische immuunstimulatie die ze vonden en de veranderingen in het darmmicrobioom die ze vonden, kunnen leiden tot deze veranderingen in de hersenen, die vervolgens leiden tot symptomen.”
Publicatie in Harvard Health Publishing van dr. Anthony Komaroff:

Dr. Carmen Scheibenbogen, professor immunologie (The New York Times)
“Ze selecteerden eerder gezonde patiënten,” zei dr. Carmen Scheibenbogen, professor immunologie aan het Instituut voor Medische Immunologie van het Charité-ziekenhuis in Berlijn, die niet betrokken was bij het onderzoek. “Ik denk dat er veel interessante bevindingen zijn, het is gewoon teleurstellend omdat het zo’n ingrijpende aanpak was en ze patiënten selecteerden die niet erg representatief zijn.”
Beth Pollack, een onderzoekswetenschapper aan het Massachusetts Institute of Technology, merkte op dat vier van de 17 patiënten in de jaren na deelname “spontaan herstelden” van de aandoening, wat volgens haar “niet typisch is voor ME/cvs.”
Zowel zij als dr. Scheibenbogen wezen er ook op dat de studie een aantal medische handtekeningen van de aandoening niet vond, die wel gedocumenteerd zijn door ander onderzoek. Er werd bijvoorbeeld niet gevonden dat patiënten slechter presteerden op cognitieve testen of dat ze neuro-inflammatie hadden.
“Dit zijn gevestigde pathologieën en ze staan echt centraal bij ME/cvs,” zei mevrouw Pollack, en voegde eraan toe: “dit heeft dus niet alles aangepakt, en het is in tegenspraak met sommige dingen die we weten.”
Dr. Scheibenbogen zei dat de belangrijkste bevindingen zijn dat de aandoening wordt veroorzaakt door ontregeling van het immuunsysteem en dat de onderzoekers duidelijk stellen dat het een fysiologische aandoening is, “geen psychosomatische ziekte”.

Chris Ponting (Science Media Center)
Prof. Chris Ponting, voorzitter Medische Bio-informatica aan de University of Edinburgh:
“Deze langverwachte publicatie beschrijft de resultaten van een verkennend onderzoek van 17 mensen met ME/cvs na infectie die qua leeftijd, geslacht en bodymassindex overeenkomen met 21 gezonde vrijwilligers. De NIH-onderzoekers voerden diepe fenotypering uit van hun cellen en moleculen, en van het autonome, cardiorespiratoire en centrale zenuwstelsel. De langverwachte resultaten laten zien dat mensen met postinfectieuze ME/cvs verschillende hoeveelheden moleculen in hersenvocht, spieren en bloed, en immuuncellen in het bloed hebben, in vergelijking met gezonde controlepersonen. Zoals ze erkennen, zijn de gegevens nuttig om correlaties te onderzoeken, maar zijn ze niet in staat om de oorzaken van ME/cvs aan te tonen en zullen ze nuttig zijn om toekomstige, meer mechanistische experimenten te herprioriteren. Het zou hierbij om meer dan de 17 gevallen moeten gaan die deelnamen aan deze studie, en zou ook mensen met ME/cvs moeten omvatten zonder een infectie voorafgaand aan het begin, en mensen die langer dan 5 jaar gediagnosticeerd zijn, het maximum voor deze studie.”

Todd Davenport, professor fysiotherapie (X – Twitter)
Is de conclusie van “verandering van inspanningsvoorkeur” die PEM aanstuurt, op basis van een ondermaats onderzoek dat op flagrante wijze misbruik maakt van CPET, ondanks alle relevante onderzoeken en klinische richtlijnen voor ME/cvs, wat we krijgen na jarenlang het protocol te hebben ontwikkeld en op deze resultaten te hebben gewacht?
De steekproefomvang maakt deze studie tot een veredelde casusreeks. Bij een heterogene aandoening als ME/cvs is het onmogelijk dat 17 van de 217 gescreende deelnemers representatief zijn. Maar let op: niet alle deelnemers behaalden alle eindpuntmetingen. Hoe kunnen de auteurs causaliteit afleiden?
De CPET-resultaten zijn zeker ondermaats, maar er zijn enkele duidelijke verschillen tussen de groepen. De auteurs interpreteren deze verschillen als deconditionering, wat gemakkelijk te doen is op basis van een enkele CPET. Daarom moet je de tweede CPET uitvoeren in postexertionele staat.
Een onthullend aspect van CPET was het feit dat de auteurs duidelijk getrainde personen in hun analyse hadden opgenomen. De helft van hen presteerde op of boven hun leeftijdsvoorspelde maximale hartslag. Als je wilt concluderen dat PEM deconditionering en veranderde inspanningsvoorkeur is, tenminste …
…maak dan deze vergelijking met sedentaire mensen die waarschijnlijk een slechte conditie hebben in plaats van relatief fitte mensen.
PEM is lastig omdat simpelweg proberen het te meten het kan veroorzaken. De auteurs begrepen dit belangrijke concept niet. De inspanningsvoorkeurstaak is een langdurige, complexe keuze-reactietijdtaak. Dit klinkt gewoon als de perfecte manier om cognitieve PEM op te wekken tijdens een meting.
Er zal dus de komende weken en maanden nog veel meer gezegd worden over dit onderzoek en het meeste zal gaan over het feit dat dit onderzoek de middelen, de tijd en het wachten niet waard was. Voor nu wil ik er nog even bij zeggen dat de redactie van Nature achter het stuur zat te slapen, …
… er waren genoeg mensen die met dit werk te maken hadden en die reden hadden om beter te weten dan wat ze naar buiten brachten, zowel vanuit fundamenteel wetenschappelijk als inhoudelijk perspectief, en dit werk wordt zo slecht geïnterpreteerd en zo slecht gerapporteerd dat het onmiddellijk moet worden ingetrokken.
Dit artikel versterkt elk negatief stereotype dat PEM eenvoudig een keuze is. Het is zo inconsistent met de bevindingen van hun eigen -omica-analyse, laat staan met de bestaande literatuur. En in het licht van die inconsistentie is het onmenselijk. Mensen met ME verdienen beter dan dit.
Er zitten misschien enkele nuttige details van dit werk tussen de kussens van de bank, maar die zullen de wereldwijde krantenkoppen niet halen. Wat wel de krantenkoppen zal halen, is dat mensen met ME ofwel lui ofwel gek zijn. Opnieuw.
Wat een totale verspilling van middelen en goede trouw. Ik kan het gewoon niet.

Dr. Lucinda Bateman & Dr. Brayden Yellman, Bateman Horne Center (Facebook)
Sinds de recente uitgave van de intramurale publicatie van de NIH, waarin de bevindingen van de ME/cvs Inpatient Studie gedetailleerd worden beschreven, is er een wervelwind van gepassioneerd commentaar geweest.
Hoewel we gemengde gevoelens koesteren over het artikel, hebben we ons professioneel toegelegd op het behoud van een open geest, helder perspectief en een geest van samenwerking met alle belanghebbenden die bijdragen aan het veld. Onze non-profitorganisatie streeft ernaar deze principes ook te belichamen.
In het verleden werd ME/cvs grotendeels over het hoofd gezien door de NIH. Er heeft zich echter een opmerkelijke verschuiving in dit standpunt voorgedaan.
De afgelopen tien jaar zijn we getuige geweest van aanzienlijke vooruitgang, waaronder de oprichting van een speciaal NIH-huis voor ME/cvs binnen NINDS, twee op feiten gebaseerde literatuuronderzoeken, een nieuwe klinische casusdefinitie, vijf jaar extramurale financiering voor samenwerkende onderzoekscentra, een verhoogde erkenning van patiëntervaringen, en de integratie van ME/cvs-kennis en -taal binnen de DHHS.
Er werden plannen gemaakt voor een ambitieuze intramurale klinische studie naar ME/cvs, die in 2016 van start ging. Helaas ontspoorde de voltooiing van de studie door de pandemie, waardoor minder dan de helft van de verwachte inschrijving werd bereikt. Niettemin culmineerden de uitgebreide gegevens, die werden geanalyseerd door meer dan 75 wetenschappers, in het onlangs gepubliceerde artikel met veel gegevens.
We zijn dankbaar voor de vrijwilligers en onderzoeksmedewerkers die met hun toewijding het verzamelen van gegevens mogelijk hebben gemaakt; en voor de patiënten die hun energie-enveloppen, hun tijd en hun gezondheid op het spel hebben gezet voor dit uitgebreide onderzoek, dat als basis zal dienen voor toekomstige studies.
Maar geen enkele studie is perfect. Deze is naar onze mening tekortgeschoten door niet genoeg patiënten te includeren die matig tot ernstig ziek zijn. Dat gebeurt vaak in ME/cvs-onderzoek en werd waarschijnlijk versterkt door het reizen, de nauwkeurigheid en de duur van het onderzoek.
Het alleen bestuderen van ME/cvs in een vroeg stadium, na infectie, kan ook een belangrijke reden zijn waarom de bevindingen niet volledig de grotere populatie van chronisch zieke ME/cvs-patiënten weerspiegelen.
We waren vooral verbijsterd door het gebruik van de term “inspanningsvoorkeur” als verklaring voor de oorsprong van vermoeidheid, terwijl de auteurs vervolgens suggereren dat hun gegevens en andere gepubliceerde gegevens een ontregeling van het functioneren van het autonome zenuwstelsel en veranderingen in metabolische paden onderbouwen die gemakkelijker kunnen worden betrokken, zo niet volledig begrepen, bij het bijdragen aan algehele vermoeidheid.
We waren ook teleurgesteld over het gebrek aan nadruk of evaluatie van postexertionele malaise in dit specifieke onderzoek. Zoals we allemaal weten, is PEM (of PESE) een duidelijk en slopend fysiologisch fenomeen dat ME/cvs onderscheidt van andere vermoeiende ziekten en dat (bij benadering) kan worden gemeten via 2-daagse CPET-tests. PEM is niet louter een “ongemak” of “symptoom” voor patiënten, en de voorstelling en implicatie ervan als een subjectief symptoom in deze studie is niet in overeenstemming met onze gegevens of praktijk.
Bovendien moeten we erkennen dat de pandemie ons begrip van postvirale syndromen aanzienlijk heeft vergroot in vergelijking met bijna tien jaar geleden, toen het ME/cvs-onderzoeksprotocol werd bedacht.
Gelukkig is er, afgezien van het klinisch onderzoek, een opwindend initiatief gaande dat bekendstaat als de NIH ME/CFS Research Roadmap.
Dit is een project dat een jaar duurtom teams van wetenschappers, artsen en mensen met ervaring samen te brengen, om te brainstormen over de belangrijkste aspecten van ME/cvs, de literatuur te beoordelen en aanbevelingen te doen over wat de “routekaart” voor toekomstig ME/cvs-onderzoek zou kunnen zijn, in het bijzonder onderzoek dat kan leiden tot effectieve behandelingen.
We waarderen de tijd en energie die u heeft geïnvesteerd in het lezen van ons bericht.
Begrijp alstublieft dat we oprecht om u geven en dat we ijverig streven naar tijdige en accurate diagnoses en behandelingen voor mensen met ME/cvs, langdurige COVID en aanverwante ziekten.
Met vriendelijke groet,
Dr. Lucinda Bateman en Dr. Brayden Yellman

Dysautonomia International (X – Twitter)
Een belangrijke NIH-studie over ME/cvs is vandaag gepubliceerd. Hoewel er veel nuttige informatie in deze studie staat, maken we ons zorgen over het onderdeel autonome testen en huidbiopsieën van deze studie, waarin belangrijke elementen van standaardtesten ontbraken.
De auteurs concluderen dat de abnormale autonome toon die ze vonden centraal van aard is, maar ze hebben geen delen van het perifere autonome zenuwstelsel onderzocht waarvan bekend is dat ze abnormaal zijn bij eerder ME/cvs onderzoek.
Ze voerden geen QSART uit, dat de postganglionaire sudomotorische functie meet. Sudomotorische zenuwen zijn autonome dunnevezelzenuwen. Abnormale QSART, suggestief voor autonome dunnevezelneuropathie, is gerapporteerd bij ongeveer de helft van ME/cvs-patiënten.
Er werd niet gekeken naar sudomotorische of vasomotorische (autonome dunne vezel) dichtheid op huidbiopsie, waarvan bekend is dat het abnormaal is bij sommige ME/cvs-patiënten.
Ze hebben de autonome ganglia, een belangrijk onderdeel van het perifere autonome zenuwstelsel, niet geëvalueerd voordat ze suggereerden dat de gevonden autonome afwijkingen centraal van aard moesten zijn. Om eerlijk te zijn, bestaat er geen gestandaardiseerde manier om autonome ganglia bij levende patiënten te beoordelen.
Er zijn meerdere autopsiestudies die ganglionitis bij ME/cvs-patiënten documenteren. Ganglia-pathologie is ook geïdentificeerd bij gerelateerde aandoeningen zoals fibromyalgie, POTS, en in diermodellen van acute COVID.
Ze deden kanteltesten, maar screenden niet op nOH of POTS, wat in eerdere onderzoeken bij 30-90% van de ME/cvs-patiënten werd aangetroffen. “Diepe fenotypering” zou op zijn minst een screening moeten omvatten op bekende, gemakkelijk te diagnosticeren veelvoorkomende comorbiditeiten.
Ze registreerden alleen hartslag en bloeddruk in stappen van 4 minuten (4, 8, 12, etc.), ook al beschikt het NIH-lab waar de kantelingen werden uitgevoerd over een continu beat-to-beat bloeddruk- en hartslagapparaat. nOH vereist het meten van de bloeddruk na 3 minuten en POTS vereist het meten van de hartslag en bloeddruk na 10 minuten. Dit hebben ze niet gedaan.
Hoewel we verwachten dat anderen aanvullende kritiek zullen hebben, denken we dat deze studie enkele belangrijke bevindingen heeft opgeleverd. Laag DOPA, DOPAC en DHPG suggereert een gemeenschappelijke route, mogelijk een laag of niet goed functionerend tyrosinehydroxylase, de voorloper van al deze stoffen.
Hier is dopamine/noradrenalinesynthese en metabolismediagram dat aantoont dat tyrosinehydroxylase een gedeelde route is voor DOPA, DOPAC en DHPG, die allemaal laag waren bij ME/cvs-patiënten in de NIH-studie.
Ze deden ook slechts 2 dunnevezelhuidbiopten, maar 3 is de standaard. Ze lieten de proximale dij weg, wat nuttig zou zijn geweest bij het identificeren van niet-lengte-afhankelijke dunnevezelneuropathieën, die geassocieerd zijn met gangliapathologie en immuungemedieerde neuropathieën.
Vertaling admin, redactie NAHdine, ME-gids.
Interview David Tuller met Michael VanElzakker over de studie:
Reactie van #MEAction op de studie van de NIH
De recente paper van de NIH over ME/cvs heeft heftige reacties uit de gemeenschap losgemaakt. Hoewel we de ongelooflijke opoffering van de patiëntengemeenschap erkennen die hun gezondheid en tijd hebben gegeven om deze studie mogelijk te maken, waarschuwen we uiteindelijk voor het trekken van verregaande conclusies uit deze studie.
Het artikel trekt conclusies op basis van een atypisch cohort dat misschien niet representatief is voor de ME/cvs-gemeenschap, en op basis van een zeer kleine steekproefomvang, en er worden ook conclusies getrokken met betrekking tot “inspanningsvoorkeur” die mogelijk niet worden ondersteund door het bewijsmateriaal.
Lees de analyse van #MEAction hieronder:
Achtergrond
Onlangs publiceerde de NIH een langverwachte studie over mensen die leven met ME/cvs. De studie was vele jaren in de maak en vereiste de inzet van velen, waaronder Beth Mazur, de medeoprichter van #MEAction. De deelnemers hebben zoveel tijd en energie gedoneerd, wat een echte opoffering is voor mensen die leven met ME/cvs. #MEAction wil iedereen bedanken en erkennen die heeft deelgenomen en iedereen die heeft aangeboden om deel te nemen.
Het is waarschijnlijk dat het rapport van de National Academy of Medicine, dat vlak voor de start van het onderzoek werd vrijgegeven, de NIH ertoe aanzette om door te gaan. Toen het onderzoek eind 2015 werd aangekondigd, reageerden leden van de gemeenschap opgewonden en ongerust. Veel belanghebbenden vonden de methodologie en de keuze van hoofdonderzoekers verontrustend.
Begin 2016 vroeg de USAWG (USA Working Group) de gemeenschap om inbreng en #MEAction vatte de inbreng van belanghebbenden samen in specifieke vragen en zorgen over het onderzoek die door NIH moeten worden aangepakt. Grofweg vielen deze vragen in een van de volgende categorieën:
- Selectie van proefpersonen: sommige onderzoekers hadden overtuigingen over chronische ziekten die waarschijnlijk niet in een biomedisch kader pasten.
- Selectie van vergelijkingsgroepen: tot de vergelijkingspopulaties behoorden ook andere ziekten die evenmin goed begrepen worden, in plaats van een duidelijk, goed gekarakteriseerd cohort
- Omvang onderzoek: Het oorspronkelijke plan voor n=40 patiënten werd te klein geacht om de tijd en kosten te rechtvaardigen
- Onderwerpselectie: Er waren vragen over de inclusie-/exclusiecriteria en verwarring over de selectie van proefpersonen in het algemeen
Er zijn nu drie onderzoeken gepubliceerd die gebruik maken van deze gegevens:
- 2019, Myalgic encephalomyelitis/chronic fatigue syndrome patients exhibit altered T cell metabolism and cytokine associations
- 2020, Characterization of Post–exertional Malaise in Patients With Myalgic Encephalomyelitis/Chronic Fatigue Syndrome
- 2024, Deep phenotyping of post-infectious myalgic encephalomyelitis/chronic fatigue syndrome
Selectiecriteria en het effect op steekproefgrootte
We kunnen de resultaten niet onderzoeken voordat we de in-/uitsluitingscriteria hebben besproken. Wat maakte het geschikt voor een patiënt om deel te nemen aan dit onderzoek? Waardoor kwam een patiënt niet in aanmerking?
Een van de in-/uitsluitingscriteria was dat een aantal veel voorkomende comorbiditeiten moest worden uitgesloten. Op die manier probeerden de onderzoekers een ‘zuiver ME/cvs’-fenotype te identificeren. De meerderheid van de patiënten – meer dan 80%, volgens een studie met meer dan duizend ME/cvs-patiënten – heeft echter ten minste één (gediagnosticeerde) comorbide aandoening. Het werkelijke aantal mensen met ME/cvs die een comorbide aandoening hebben, kan zelfs nog hoger zijn, gezien het feit dat artsen nieuwe symptomen verkeerd kunnen toeschrijven aan reeds bestaande diagnoses – vooral als de oorspronkelijke diagnose het onderwerp is van stigmatisering, zoals bij ME/cvs. Dit wordt ook wel diagnostische overschaduwing genoemd.
De NIH-onderzoekers stopten niet bij het uitsluiten van mensen met reeds bestaande diagnoses: ze testten de proefpersonen ook om vast te stellen of er sprake was van niet-vastgestelde comorbide aandoeningen.
Ze kozen er ook voor om alleen patiënten in de eerste vijf jaar van hun ziekte te onderzoeken. De studie van Hornig et al. laat zien dat patronen van cytokinen, markers van immuunactiviteit, rond drie jaar significant veranderen. Die studie werd ook in 2015 gepubliceerd. Het is onduidelijk waarom vijf jaar is gekozen als afkappunt.
Als gevolg hiervan werden honderden potentiële ME/cvs-deelnemers teruggebracht tot zeventien. Het isoleren van zo’n kleine en zeldzame fractie van potentiële deelnemers kan betekenen dat onderzoekers geen groep patiënten hebben geïdentificeerd die representatief is voor het geheel; dit staat bekend als selectiebias. Het is belangrijk om te erkennen dat het artikel conclusies trekt op basis van deze kleine steekproefomvang en een atypisch cohort.
Selectiebias kan invloed hebben op terugvorderingen
Beweringen over herstel moeten worden gezien in de context van deze potentiële selectiebias. Gezien het herstelpercentage van 5% dat door Cairns et al. werd vastgesteld, is vier van de zeventien, oftewel ~24% van de deelnemers die ‘spontaan herstel’ ervoeren, opmerkelijk. Dit waren zeker patiënten in een vroeg stadium en er wordt beweerd dat herstel in een vroeg stadium waarschijnlijker is, hoewel dit verre van een universele bevinding is. Er zijn echter meerdere indicatoren die erop wijzen dat de NIH patiënten selecteerde met een grotere kans op herstel:
- Meerdere onderzoeken hebben aangetoond dat zwaarder getroffen patiënten meer comorbiditeiten hebben, net als patiënten die al langer ziek zijn. Door patiënten met slechts één diagnose te identificeren, selecteerde de NIH mensen die mogelijk een mildere presentatie van ME/cvs hebben dan gemiddeld. Misschien is de kans groter dat mildere gevallen herstellen, of ‘functioneel’ herstellen, dat wil zeggen dat ze zo weinig beperkingen hebben dat ze niet meer voldoen aan de diagnosecriteria, zelfs als ze nog steeds symptomen ervaren.
- Het NIH-onderzoek vereiste overnachtingen, inspanningstesten en talloze fysiologisch belastende activiteiten. Het is waarschijnlijk dat alleen matig zieke patiënten deze taken konden voltooien zonder langdurig verlies van functionele capaciteit.
- Deelname aan deze onderzoeken vereiste een bepaalde mate van toegang tot middelen: toegang tot de diagnose zelf, kennis over het NIH-onderzoek, de middelen die nodig zijn om naar NIH te reizen en de tijd die nodig is om elk van de onderzoeksprocedures te ondergaan, de middelen om vrij te nemen van werk of school om deel te nemen. Het kan ook gaan om toegang tot gespecialiseerde artsen, medicijnen die worden uitgeprobeerd en het zeldzaamste goed: rust. Dit alles kan ook van invloed zijn op de kans op herstel.
Ten slotte is het karakteriseren van deze genezingen als ‘spontaan’ waarschijnlijk een overinterpretatie van de gegevens die onderzoekers hebben over de aard van het herstel of de verbetering van deze patiënten.
Moesten de proefpersonen PEM hebben?
Ja. Maar de verwarring bij de lezers is begrijpelijk.
In het artikel staat dat patiënten moesten voldoen aan de Canadese Consensus Criteria, Institute of Medicine-criteria of Fukuda-criteria. Degenen die bekend zijn met deze criteria, weten misschien dat ze allemaal PEM als mogelijk kenmerk hebben, maar Fukuda vereist dit niet. Patiënten moesten echter niet alleen worden gescreend door een panel van deskundige artsen, waaronder enkele zeer bekende gezichten, en unanieme goedkeuring krijgen van elk van de artsen in het panel dat de patiënt ME/cvs had, Avindra Nath heeft meerdere malen verklaard dat elke patiënt PEM moest hebben om deel te nemen. Met andere woorden, als een proefpersoon aan de Fukuda-criteria voldeed, moest hij nog steeds PEM hebben. Dit wordt bevestigd in supplement 1 in het studiemateriaal.
Over “inspanningsvoorkeur”
Inspanningsvoorkeur is een term die voornamelijk in de psychologie wordt gebruikt en die in wezen ‘bereidheid tot inspanning’ betekent. Het zou vanzelfsprekend moeten zijn dat mensen met ME/cvs terughoudend zijn met overmatige inspanning en waarschijnlijk een lagere inspanningsvoorkeur hebben dan gezonde controles; dat zou zeker het geval zijn bij veel handicaps. Het spreekt voor zich dat het een heel vreemd iets lijkt om de moeite te nemen om te meten. Het artikel erkent in ieder geval dat dit waarschijnlijk het gevolg is van pacing.
Inspanningsvoorkeur wordt bestudeerd bij psychische aandoeningen, maar of dat zou moeten, is een andere vraag. Het is echter zo zeldzaam om inspanningsvoorkeur bij neurologische ziekten te meten – behalve bij Parkinson, waar dopamine, dat sterk verweven is met de dynamiek van inspanning en beloning, centraal staat – dat ik bij het zoeken alleen maar vermeldingen van dit onderzoek vond.
Toch staat vooral deze bevinding centraal in het betoog van de paper:
“Onder de vele lichamelijke en cognitieve klachten was een bepalend kenmerk van PI-ME/cvs een verandering van inspanningsvoorkeur, in plaats van lichamelijke of centrale vermoeidheid, als gevolg van disfunctie van integratieve hersengebieden die mogelijk geassocieerd worden met ontregeling van de centrale catecholamine-route, met gevolgen voor het autonoom functioneren en de fysieke conditionering.”
Om duidelijk te zijn in dit specifieke geval: het bewijs in het artikel ondersteunt dit niet. Het gaat uit van een zeer wankel been.
Hersengebieden zijn niet gestempeld met enkelvoudige en specifieke doelen. De rechter temporopariëtale verbinding doet meer dan één ding. Enkele aspecten van de functie zijn echter goed bestudeerd: aandacht en het begrijpen van sociale signalen. Als dat deel van de hersenen bezig was terwijl een proefpersoon aan een taak werkte, zou de meest waarschijnlijke hypothese zijn dat ze moeite hadden om zich op die taak te concentreren: een centraal kenmerk van de ziekteverschijnselen bij ME/cvs. Dit zou echter een voorzichtige conclusie zijn, omdat elk deel van de hersenen meer dan één ding doet. Dergelijke bevindingen zouden verwoord zijn in de taal van onzekerheid.
Conclusies en de weg vooruit
Het onderzoek was ongelooflijk grondig en de uitgevoerde tests waren gevarieerd. Het is interessant om zoveel verschillende soorten tests te zien. Een paar hoogtepunten:
- ACE’s (adverse childhood events, negatieve gebeurtenissen in de kindertijd) waren vergelijkbaar bij mensen met ME/cvs en gezonde controles. Tientallen jaren geleden was het een populaire bewering dat veel chronische ziekten conversiestoornissen waren als gevolg van jeugdtrauma’s; dit artikel ondersteunde die conclusie niet.
- Bewijs van immuunontregeling in termen van naïeve B-cellen en T-celactivering, zoals gevonden in andere studies; bewijs van metabolomische veranderingen waaronder butyraatniveaus, zoals gevonden in andere studies. Het is ook goed om replicatie te hebben van autonome bevindingen bij mensen met ME.
- De suggestie van de auteurs van immuuncheckpointremmers voor mensen met ME/cvs, is veelbelovend.
Maar de positieve aspecten van het werk moeten wel begrepen worden in de context van de beperkingen ervan.
NIH spendeerde 8 miljoen dollar om gegevens te verzamelen van zeventien proefpersonen, gekozen op een manier die hun conclusies zou kunnen beïnvloeden – en ze structureerden die conclusies rond een kern van psychosomatisch redeneren. Een directe manier om actie te ondernemen, is door te werken aan de onderzoeksprioriteiten van de ME/CFS Research Roadmap. De openbare commentaarperiode sluit op 8 maart.
Hoe NIH handelt naar aanleiding van deze input van de gemeenschap zal nog belangrijker zijn in het licht van dit recente artikel.
© MEAction, 29 februari 2024. Vertaling admin, redactie NAHdine, ME-gids.
Solve reageert op bevindingen uit de intramurale klinische studie naar ME/cvs van de NIH, gepubliceerd in “Nature” (Solve ME)
Bevindingen uit de intramurale klinische studie naar ME/cvs van de National Institutes of Health (NIH) werden vorige week gepubliceerd in Nature Communications en werden gemengd ontvangen door de gemeenschap van patiëntenverdedigers. “Deep phenotyping of post-infectious myalgic encephalomyelitis/chronic fatigue syndrome,” [Diepe fenotypering van postinfectieuze myalgische encefalomyelitis/chronischevermoeidheidssyndroom], mede geschreven door 75 auteurs van 15 van de 27 NIH-instituten, belicht de resultaten van de studie die verschillen in hersenactiviteit, immuun- en andere afwijkingen omvatten bij 17 mensen met ME/cvs in vergelijking met 21 gezonde controles. Solve hielp bij de rekrutering voor het onderzoek en moedigde onze gemeenschap aan om deel te nemen.
Het acht jaar durende onderzoek, dat in 2016 begon, kostte meer dan 8 miljoen dollar. Onderzoekers kregen te maken met rekruteringsproblemen en namen alleen patiënten aan van wie de symptomen zich ontwikkelden na een virale of bacteriële ziekte, en die nog maar vijf jaar of minder ziek waren, terwijl ze iedereen uitsloten met andere medische aandoeningen die de resultaten zouden kunnen vertroebelen.
In het persbericht van de NIH verklaarde Walter Koroshetz, directeur van het National Institute of Neurological Disorders and Stroke (NINDS): “Mensen met ME/cvs hebben zeer reële en invaliderende symptomen, maar het blootleggen van hun biologische basis is uiterst moeilijk geweest. Deze diepgaande studie van een kleine groep mensen heeft een aantal factoren gevonden die waarschijnlijk bijdragen aan hun ME/cvs. Nu kunnen onderzoekers testen of deze bevindingen van toepassing zijn op een grotere patiëntengroep en zich richten op het identificeren van behandelingen die zich richten op de kernoorzaken van de ziekte.”
Meerdere grote nieuwsbronnen hebben leden van Solves uitgebreide netwerk van experts benaderd, waaronder meerdere wetenschappers van Solves Ramsay Research Grant Program, om hun belangrijkste bevindingen uit het onderzoek te delen.
Onze reactie op de publicatie van dit langverwachte en kostbare onderzoek is gemengd.
Het goede
Positief is dat de studie de inzet van de NIH onderstreept om ME/cvs te begrijpen, en benadrukt dat patiënten vaak verwaarloosd of genegeerd worden. Onderzoekers ontdekten andere biologische verschillen tussen ME/cvs-patiënten en gezonde controles, waaronder verhoogde hartslag en bloeddruknormalisatie na inspanning. De onderzoekers ontdekten ook dat verschillende patiënten leefden met andere niet-gediagnosticeerde gezondheidsproblemen, wat duidelijk maakt dat we in het hele land verbeteringen moeten zien in de manier waarop patiënten worden gediagnosticeerd.
De studie heeft ook de broodnodige zichtbaarheid van ME/cvs gebracht door de aandacht van de reguliere media te trekken. Miljoenen lezers over de hele wereld zullen worden voorgelicht en de publiciteit zal een belangrijk hulpmiddel zijn om te delen met sceptische medische zorgverleners, politieke leiders en familieleden.
In Science vond Dr. Nancy Klimas, lid van de Research Advisory Council (RAC) van Solve, het opmerkelijk dat “dit een ziekte van de hersenen is… Het onvermogen om energie te behouden kwam van dat orgaan.” Dr. Anthony Komaroff, lid van de RAC van Solve, sloot zich hierbij aan in The New York Times, waarin hij stelde dat NIH-onderzoekers “speculeren dat de chronische immuunstimulatie die ze vonden en de veranderingen in het darmmicrobioom die ze vonden, zouden kunnen leiden tot deze veranderingen in de hersenen, wat vervolgens leidt tot symptomen”.
Dr. Jo Cambridge (Ramsay Class of 2016) vertelde STAT News dat het artikel “de complexiteit van de aandoening samenbrengt… Het benadrukt alle dingen waar je rekening mee moet houden als je deze ziekte onderzoekt.”
Dr. Katherine Seton (Ramsay Class of 2022) vertelde aan het Science Media Centre: “Historisch gezien hebben onderzoeken naar ME/cvs zich vaak geconcentreerd op enkelvoudige aspecten van de ziekte, grotendeels als gevolg van onvoldoende financiering voor deze ziekte. Deze gefragmenteerde studies bieden slechts geïsoleerde stukjes van een grotere puzzel. Het huidige artikel onderscheidt zich echter door de uitgebreide auteurslijst, met experts uit verschillende disciplines die samenwerken om deze stukjes samen te voegen en een completer beeld te onthullen. Deze interdisciplinaire aanpak is cruciaal voor het bevorderen van ons begrip van deze ziekte.”
Het belangrijkste is misschien wel dat de studie de dringende behoefte aan nog meer onderzoek naar ME/cvs en andere infectiegeassocieerde aandoeningen blootlegt. Dr. Maureen Hanson van Solve RAC vertelde aan STAT News: “We moeten op moleculair en biochemisch niveau weten hoe vergelijkbaar ME/cvs-patiënten van vóór de pandemie zijn met mensen met langdurige Covid. Dat weten we niet. Er wordt aangenomen dat ze hetzelfde zijn.”
Het ingewikkelde
We zijn bezorgd dat de studie:
- Er niet in slaagde om postexertionele malaise (PEM) adequaat aan te pakken
- Beweerde dat een te groot deel van de deelnemers spontaan herstelde
- Geen rekening hield met perioden van remissie voor mensen met ME/cvs
- Zeer problematische en controversiële taal gebruikte met betrekking tot “inspanningsvoorkeur”.
Het slechte
“Voor dit soort tijd, geld en expertise had ik meer verwacht”, zegt Emily Taylor, vicepresident belangenbehartiging en betrokkenheid. “We hebben acht jaar lang naar deze resultaten gekeken en erop gewacht, maar toen we ze eindelijk kregen, voldeden ze niet aan de behoeften van patiënten.
Ik kan het niet helpen me voor te stellen welke verbazingwekkende vooruitgang deze middelen hadden kunnen opleveren als de NIH in plaats daarvan had samengewerkt met onderzoekers die al bekend waren met deze patiëntenpopulatie, zoals onze wetenschappers van de Solve Ramsay Research Grant. Dan zou het onderwerp ‘malaise na inspanning’ op zijn minst op de juiste manier zijn behandeld.
Het belangrijkste is misschien wel dat de flagrante afwezigheid van patiëntenstemmen in alle fasen van dit project een enorme gemiste kans is en heeft bijgedragen aan de matige resultaten van het onderzoek.”
Dr. Carmen Scheibenbogen (Ramsay Class van 2016 ) schreef in The New York Times: “Ze hebben vrij gezonde patiënten geselecteerd. Ik denk dat er veel interessante bevindingen zijn, het is alleen teleurstellend omdat het zo’n grote aanpak was en ze patiënten selecteerden die niet erg representatief zijn.”
De publicatie van de studie heeft veel vragen opgeroepen, waaronder:
- Wat was het proces van patiëntbetrokkenheid in deze studie?
- Welk vervolg- of langetermijnonderzoek staat gepland?
- Wat heeft dit artikel bijgedragen aan het vakgebied?
- Staan de auteurs van het artikel ervoor open om het artikel aan te passen om de verwarrende en misleidende term “inspanningsvoorkeur” te verwijderen? Als ze dat niet doen, lopen ze het risico dat toekomstige onderzoekers hun voorbeeld volgen en het vakgebied jarenlang op het verkeerde pad brengen.
Tim Hsiao, PhD, Chief Scientific Officer van Solve, schreef over het onderzoek:
“Ik maak mij ook enigszins zorgen over het gebruik van de term ‘inspanningsvoorkeur’ en wat deze term zou kunnen communiceren naar het lekenpubliek. De auteurs hebben dit niet gezegd in dit rapport, maar uit voorzorg wil ik het super duidelijk maken aan het algemene publiek dat het concept van ‘inspanningsvoorkeur’ niet betekent en niet zou moeten betekenen dat mensen met ME/cvs simpelweg geen inspanning willen leveren of werken aan inspannende taken. Integendeel, veel mensen met ME/cvs zijn hardwerkend en voortdurend op zoek naar hogere niveaus van onafhankelijkheid. Veel mensen met ME/cvs lopen van tijd tot tijd daadwerkelijk het risico zich te veel in te spannen en zichzelf te pushen, omdat ze hun familieleden en geliefden willen ondersteunen en/of ontlasten, en het resultaat is een verergering van hun symptomen, bekend als PEM.”
Lees hier het persbericht van de NIH over de studie [cf. supra].
De NIH zijn momenteel op zoek naar publiek commentaar op de prioriteiten voor hun ME/CFS Research Roadmap Working Group. De deadline voor het indienen van commentaar is 8 maart. Solve zal commentaar leveren en we moedigen u aan om gebruik te maken van deze mogelijkheid om de NIH te helpen het ME/cvs-onderzoek vorm te geven.
© Solve ME, 1 maart 2024. Vertaling admin, redactie NAHdine, ME-gids.
Mediaoverzicht
- NIH study offers new clues into the causes of post-infectious ME/CFS | EurekAlert
- NIH study of ME/CFS points to immune dysfunction and brain abnormalities at core of long-dismissed disease | STAT
- Expert reaction to study of deep phenotyping of patients with post-infectious ME/CFS | Science Media Centre
- Brain Dysfunction, Immune Abnormalities Seen in Post-Infectious Chronic Fatigue | MedPageToday
- Study offers clues into chronic fatigue syndrome | Pulse
- Scientists find link between brain imbalance and chronic fatigue syndrome | The Guardian
- Study offers clues about the cause of chronic fatigue syndrome post infection | Independent
- Brain Dysfunction May Be at Root of Chronic Fatigue Syndrome | WebMD
- Sweeping chronic fatigue study brings clues but not clarity to mysterious syndrome | Science
- People with Myalgic Encephalomyelitis/Chronic Fatigue Syndrome May Have an “Exhausted” Immune System | Scientific American
- Study of patients with a chronic fatigue condition may offer clues to Long Covid | New York Times
- Study offers clues about the cause of chronic fatigue syndrome post infection | The Herald
- Study offers new clues into the causes of post-infectious chronic fatigue syndrome | Medical Xpress
- Proof chronic fatigue syndrome IS real: Researchers probing poorly-understood illness find subtle differences in brains and immune systems of patients for the first time | Daily Mail
- An ambitious NIH study has brought new attention to chronic fatigue syndrome | NPR
- New study defines clinical phenotype of Post-infectious ME/CFS, highlighting unique biomarker insights | News Medical Life Sciences
- Clues to a better understanding of chronic fatigue syndrome emerge from a major study | Wisconsin Public Radio
- Is chronic fatigue syndrome all in your brain? (Dr. Anthony Komaroff) | Harvard Health Publishing
- ME/CFS Experts Express ‘Dismay’ at Aspects of NIH Study | Medscape






